Para evitar confusiones, le informamos de que ESTE NO ES el formulario para enviar PREGUNTAS SOBRE VACUNAS al comité. Si esa fuera su intención, diríjase a la sección de preguntas de profesionales o de preguntas de familias.
A través de este formulario, el responsable del mismo, la Asociación Española de Pediatría (AEP) y su Comité Asesor de Vacunas, recaba los datos necesarios para gestionar el envío de sus comentarios y sugerencias sobre el Manual de Inmunizaciones en línea de la AEP, que ponemos a su disposición en nuestra página web.
Los campos marcados con asterisco son obligatorios y, sin ellos, no se tramitará su comentario o sugerencia.
Este tratamiento de datos no puede realizarse sin su consentimiento, por lo que deberá validar la casilla de protección de datos antes de enviar la consulta.
Sus datos no serán cedidos a otras entidades, ni transmitidos a otros países. Tiene derecho a acceder, rectificar y suprimir los datos, así como otros derechos, como se explica en la información común a los tratamientos que efectúa la AEP.
Puede consultar la información detallada sobre protección de datos, así como la información común a los tratamientos que efectúa la AEP.
34. Rabia
Capítulo 34 - Rabia
- Puntos clave
- Introducción
- Epidemiología de la enfermedad
- Tipos de vacunas, composición y presentación
- Inmunogenicidad, eficacia y efectividad
- Vías de administración
- Indicaciones y esquemas de vacunación
7.1. Profilaxis preexposición (PPrE)
7.2. Profilaxis posexposición (PPE) en no vacunados con anterioridad
7.3. Profilaxis posexposición (PPE) en vacunados con anterioridad
- Administración con otras vacunas y otros productos
- Efectos adversos
- Precauciones y contraindicaciones
- Observaciones
- Bibliografía
- Enlaces de interés
- Historial de actualizaciones
- Tablas y figura incluidas en el capítulo
Tabla 34.1. Recomendaciones de la OMS según tipo de contacto con animal potencialmente transmisor de la rabia
Tabla 34.2. Grupos en los que se recomienda la profilaxis preexposición, según el Ministerio de Sanidad.
Tabla 34.3. Profilaxis de la rabia con vacunas según la OMS
Tabla 34.4. Profilaxis posexposición. Recomendaciones según la OMS
Tabla 34.5. Profilaxis posexposición. Recomendaciones del Ministerio de Sanidad
Figura 34.1. La rabia en Europa
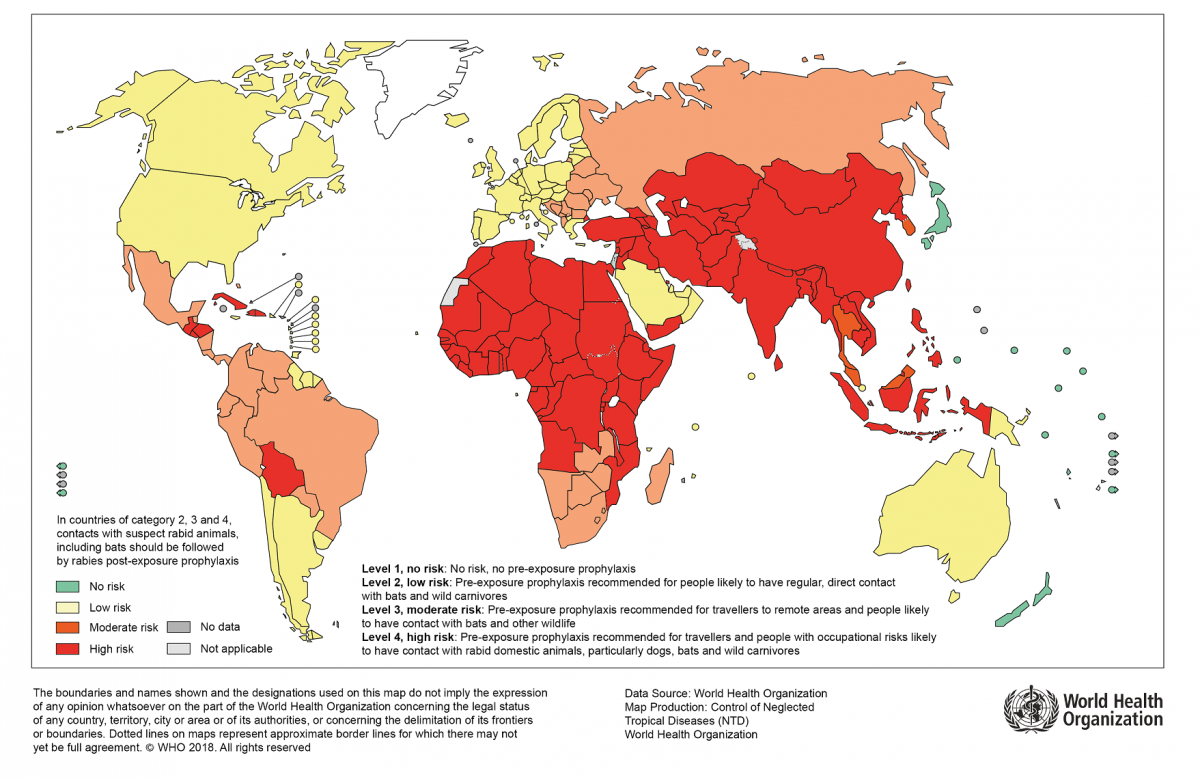
Figura 34.2. Distribución de niveles de riesgo de contagios humanos de rabia en el mundo. 2018
Sugerencia para la citación: Comité Asesor de Vacunas e Inmunizaciones (CAV-AEP). Rabia. Manual de inmunizaciones en línea de la AEP [Internet]. Madrid: AEP; ago/2024. [consultado el dd/mmm/aaaa]. Disponible en: http://vacunasaep.org/documentos/manual/cap-34
1. Puntos clave
- La rabia es una encefalomielitis producida por una infección viral aguda transmitida por la saliva infectada a través de mordeduras o arañazos de animales infectados que ocurre en más de 150 países y territorios. Es la causa de muerte más frecuente de todas las enfermedades transmitidas de animales a humanos (zoonosis) y más de 60 000 personas mueren cada año de rabia en todo el mundo, con el 95 % de estas muertes en Asia y en África.
- La Organización Mundial de la Salud (OMS) ha reafirmado su objetivo de eliminar las muertes humanas por rabia mediada por perros para 2030. Han destacado la importancia de una estrategia integral que incluye la vacunación masiva de perros, el acceso a profilaxis posexposición (PEP), la capacitación de trabajadores de salud y la concienciación comunitaria sobre la prevención de mordeduras de perros. La OMS también ha subrayado la necesidad de mejorar la vigilancia y la infraestructura sanitaria en países endémicos para abordar mejor la enfermedad.
- Los Centros para el Control y la Prevención de Enfermedades (CDC) han simplificado y clarificado el proceso de importación de perros desde países libres de rabia o de bajo riesgo, implementando un formulario de importación en línea que facilitará el ingreso de estos animales a los Estados Unidos a partir de agosto de 2024. Además, los CDC han actualizado sus directrices sobre profilaxis posexposición para asegurar una respuesta rápida y adecuada en casos de exposición al virus de la rabia.
- El Centro Europeo para la Prevención y el Control de las Enfermedades (ECDC) sigue monitorizando y publicando informes sobre la situación de la rabia en Europa, destacando la necesidad de mantener la vigilancia epidemiológica y promover la vacunación en áreas donde la rabia aún es una amenaza significativa. La epidemiología de la rabia en Europa occidental ha cambiado debido al aislamiento de virus EBL1 (European bat Lyssavirus) 1 y EBL 2 en murciélagos, la reaparición de la rabia en zorros y la importación ilegal de perros rabiosos desde el norte de África, pasando por la península ibérica.
- España, península e islas, está libre de rabia terrestre desde el año 1978 y a excepción de algún caso esporádico de rabia importada, no se han registrado casos de rabia adquirida localmente desde hace décadas, salvo algunos casos ocasionales importados desde Marruecos, donde la enfermedad es endémica. En Ceuta y Melilla se detectan casos infrecuentes de rabia en perros, que podrían ser fuente de riesgo para los residentes y viajeros en la zona.
- Es una enfermedad mortal una vez aparecidas las manifestaciones clínicas, pero prevenible virtualmente en todos los casos mediante el lavado de las heridas y el uso de las vacunas y la gammaglobulina antirrábicas.
- Los perros son la principal fuente de muertes humanas por rabia, y contribuyen hasta en el 99 % de todas las transmisiones de rabia a humanos. Existe un riesgo incrementado de mordeduras de animales en los niños. El 40 % de todas las personas mordidas por animales sospechosos de rabia son niños menores de 15 años.
- La eliminación de la rabia es factible mediante la vacunación de perros y la prevención de mordeduras de los animales.
- La vacunación de la rabia no está incluida en los calendarios de vacunación, solo está recomendada en ciertas, y poco usuales, situaciones, antes o después de la exposición al virus (pre- y posexposición).
- Las vacunas antirrábicas disponibles en España son: Rabipur, vacuna de cultivo celular (células embrionarias de pollo) y Vacuna antirrábica Merieux, vacuna cultivada en células diploides humanas. Cada año se administran vacunas tras una mordedura a más de 29 millones de personas en todo el mundo; de este modo se previenen cientos de miles de muertes anuales por rabia.
- Las pautas de profilaxis de la rabia pre- y posexposición (PPrE y PPE, respectivamente) han ido evolucionando en los últimos años hacia esquemas menos complejos que facilitan su cumplimiento y reducen su coste.
2. Introducción
La rabia es una encefalomielitis aguda progresiva producida por un virus neurotrópico. Los virus de la rabia son de ARN y pertenecen al orden Mononegavirales, familia Rhabdoviridae, género Lyssavirus. A día de hoy, aunque la clasificación está en constante revisión, el Comité Taxonómico de Virus considera unos 17 virus (más uno pendiente de aprobación y otro en propuesta) distribuidos en tres filogrupos basados en la distancia genética y la reactividad cruzada serológica. El virus de la rabia morfológicamente al microscopio electrónico tiene forma de bala, envoltura lipoproteíca y nucleocápside en hélice que contiene un genoma ARN monocatenario con polaridad negativa, y que codifica 5 proteínas, entre las que destaca la proteína G que comprende los sitios antigénicos a los que se dirigen los anticuerpos inducidos por la vacuna contra la rabia y las inmunoglobulinas antirrábicas. Su envoltura no le confiere demasiada resistencia a sustancias desinfectantes ni a factores ambientales, como el calor y la luz ultravioleta.
Es una zoonosis vírica de extensión prácticamente universal que ocasiona decenas de miles de muertes cada año en el mundo. Los reservorios naturales son diferentes según la zona geográfica en cuanto a la distribución en los huéspedes, siendo principalmente los carnívoros y varias especies de murciélago, aunque el principal transmisor es, en más del 99 % de las infecciones humanas, el perro como fuente de infección. La infección humana aparece generalmente tras una mordedura y con una probabilidad menor, tras arañazos que atraviesen la dermis o al entrar la saliva en contacto directo con la mucosa o con heridas cutáneas abiertas; el virus no puede infiltrar la piel intacta. Es excepcional su adquisición por inhalación de aerosoles o por trasplante de órganos infectados. La ingestión de carne o leche crudas de animales rabiosos no ha ocasionado casos humanos conocidos. No se ha documentado la trasmisión hombre a hombre.
El virus de la rabia es el causante de las decenas de miles de casos anuales, en comparación con otros lisavirus identificados en no más de 15 casos declarados. El lisavirus de murciélago tipo 1 (EBLV1) es frecuente en España, especialmente en los murciélagos hortelanos, y ha sido el responsable de casi todos los casos de rabia en murciélagos en el país. Este virus también se ha detectado en otros animales y en murciélagos frugívoros exóticos en zoológicos, pero no ha causado casos secundarios en otras especies. En Europa, EBLV1 ha sido responsable de algunos casos de rabia humana en Ucrania, Rusia y Francia. Otros lisavirus, como EBLV2 y Bokeloh, se han encontrado en Europa pero no en España, mientras que el lisavirus de Lleida, descubierto en un murciélago en Lleida, aún no se ha asociado con rabia humana.
Se distinguen dos ciclos epidemiológicos diferentes en relación con esta enfermedad, el ciclo mantenido por mamíferos terrestres (perros, gatos, y algunos carnívoros silvestres como el zorro, el mapache, etc.) y el mantenido por los murciélagos. Aunque el hombre puede adquirir la enfermedad por ambas vías, el primero supone mucho mayor riesgo epidemiológico que el segundo, y más si afecta a animales domésticos (rabia urbana) que si los implicados son solo animales silvestres. La rabia transmitida por murciélagos no supone un riesgo epidemiológico importante, salvo en ciertas circunstancias como que se manipulen animales afectados o se produzca una mordedura accidental por uno de ellos, hecho altamente infrecuente.
El ciclo de la rabia en animales se caracteriza por una variedad de signos clínicos que dependen del impacto del virus en el cerebro. Los animales infectados pueden presentar una "forma furiosa" de la enfermedad, con síntomas como agresividad, hidrofobia, hipersalivación, cambios en la fonación y comportamiento inusual como la ingestión de objetos no comestibles. Esta fase suele ser seguida por una parálisis progresiva que lleva a la muerte. Alternativamente, la "forma paralítica" se manifiesta principalmente a través de parálisis, con signos como la caída de la mandíbula, hipersalivación y temblores musculares, culminando también en la muerte del animal. El período de incubación es variable, y la enfermedad suele avanzar desde un periodo asintomático a síntomas que progresan rápidamente en pocos días.
El periodo de incubación es de 3 a 8 semanas (aunque a veces es mucho más, incluso meses o años). El tiempo que tardan en aparecer los síntomas de la enfermedad depende de diversos factores como: cercanía del sistema nervioso central al punto de inoculación, existencia de mordeduras múltiples y profundidad, inervación de la zona, variante del virus y cantidad de virus inoculado, y si se ha hecho o no tratamiento inmediato de las heridas. Así, inoculaciones en cabeza, cuello y extremidades superiores, tienden a desarrollar la enfermedad antes. En más del 90 % de los pacientes los síntomas comienzan en el primer año tras la exposición. El cuadro clínico puede ser de dos tipos: encefalítico o clásico (también conocido como rabia furiosa) o paralítico. El primer tipo, clásico, se produce en el 80 % de las ocasiones. Salvo casos anecdóticos, la letalidad de la enfermedad es del 100 %. El cuadro puede durar de una a dos semanas y por lo general sobreviene la muerte a consecuencia de la parálisis respiratoria o fallo cardiaco. En ausencia de cuidados intensivos la muerte se suele producir en los dos o tres días siguientes a la hospitalización. Tan solo hay descritos 15 casos de pacientes de rabia que han sobrevivido a la enfermedad, y presentan por lo general secuelas graves.
La transmisión se puede producir por contacto directo a causa de mordedura de un mamífero infectado portador de virus o por unión de saliva con herida reciente, durante todo el periodo de la enfermedad desde 3 a 5 días antes de los síntomas y en murciélagos desde 15 días antes.
La rabia humana mediada por perros afecta en mayor medida a las comunidades rurales de bajos recursos, especialmente a los niños, ocasionando la mayoría (80 %) de las muertes humanas en las zonas rurales, donde la conciencia y el acceso a la profilaxis posterior a la exposición adecuada es limitada o inexistente.
En el caso de viajeros, especialmente los niños, a zonas enzoóticas de rabia, se debe poner especial atención en evitar las mordeduras de animales (perros, monos) y evitar coger murciélagos si se penetra en alguna cueva.
Los niños, sobre todo en las zonas rurales, suelen mantener mayor contacto con animales y por ello suelen estar más expuestos al virus de la rabia. Según datos de la OMS, en 2019 el 40% de las personas mordidas por animales sospechosos de rabia son menores de 15 años.
El riesgo de contraer la rabia después de una mordedura oscila entre el 5 % y el 80 %, dependiendo de: a) la especie animal agresora; b) la gravedad y la localización de la herida; c) la infectividad de la saliva animal; d) la cantidad de inóculo; e) el tipo de cuidados de la herida; f) los factores del huésped; y g) el tipo de virus.
La prevención es posible mediante la vacunación, incluida la inmunización posterior a la exposición, que debe administrarse lo antes posible después de esta. El tratamiento de la rabia tras la exposición se realiza mediante protocolos de la OMS que incluyen: lavado y enjuague de la herida, administración de productos biológicos como inmunoglobulina antirrábica y vacuna, aunque se haya recibido en la preexposición.
Las medidas veterinarias preventivas incluyen la vacunación de perros y gatos. La vacunación oral ha demostrado ser eficaz para prevenir la propagación de la rabia entre las poblaciones de animales salvajes. De hecho, la vacunación canina masiva es la herramienta más efectiva y constituye la principal acción para la prevención de la rabia en los perros. La estrategia de vacunación en perros, gatos y hurones es competencia de las CC. AA. Actualmente, en España todas las ciudades y comunidades autónomas, salvo Galicia, establecen como obligatoria la vacunación antirrábica de perros y otras mascotas. Sin embargo, las coberturas de la vacunación de perros y otras mascotas siguen mostrando unas cifras de cobertura variables e inferiores al objetivo (70-80 %). El Plan Estratégico Mundial, lanzado en junio de 2018, apunta a los reservorios de rabia canina y alinea esfuerzos para prevenir la rabia humana y fortalecer los sistemas de sanidad animal y salud humana, planteando el objetivo de cero casos en 2030.
La vacunación en humanos debe realizarse siguiendo las directrices del documento “Vacunación frente a rabia y evaluación de respuesta inmune en humanos” del Consejo Interterritorial del Sistema Nacional de Salud (CISNS).
3. Epidemiología de la enfermedad
Se estima que la rabia causa alrededor de 60 000 muertes humanas anualmente en más de 150 países, y el 95 % de los casos en Asia (35 000 muertes) y en África (22 000 muertes). La enfermedad mata a más personas que la fiebre amarilla, el dengue o la encefalitis japonesa. Es probable que exista una subestimación importante de los datos reales ya que los sistemas de notificación en los países más desfavorecidos son precarios. El 99 % de los casos de rabia son debidos a perros y la carga de la enfermedad está marcadamente ligada a las poblaciones rurales pobres, y aproximadamente la mitad de los casos se producen en niños menores de 15 años. Tres mil millones de personas viven en áreas endémicas. La rabia por mordedura de perros ha sido prácticamente eliminada de Europa occidental, Canadá, los Estados Unidos de América, Japón y algunos países latinoamericanos. Australia y muchas naciones insulares del Pacífico siempre han estado libres de este tipo de transmisión de la rabia. Sin embargo, en estos países es posible la rabia importada, por lo que la vigilancia debe mantenerse, tanto en las fronteras como en la fauna silvestre. La rabia trasmitida por murciélagos representa la mayoría de los casos de rabia humana en las Américas.
En Europa, durante 2023 y 2024, se han registrado casos esporádicos de rabia, especialmente relacionados con murciélagos. Según el ECDC, la rabia sigue siendo una preocupación en áreas fronterizas y en países con poblaciones de murciélagos hematófagos, que son ahora una fuente emergente de transmisión de la rabia (figura 34.1).
La Comisión Europea ha destinado fondos significativos para programas de erradicación de la rabia en la fauna silvestre en varios países de la UE, con el objetivo de eliminar los casos de rabia en animales domésticos y silvestres para finales de 2022. Estos programas incluyen la vacunación oral de zorros y otros carnívoros en áreas definidas (HaDEA).
En Europa, los reservorios de la rabia terrestre son principalmente el zorro rojo y otros pequeños carnívoros salvajes como el perro mapache en Europa Central y en el Báltico; y el murciélago en países como España o Reino Unido. La rabia en animales salvajes durante los últimos años se ha concentrado en los países bálticos y de Europa del Este: Bulgaria, Rumanía, Lituania, Letonia, Estonia, Eslovenia, Eslovaquia, Polonia, Hungría y Finlandia. También en países como Italia y Grecia (donde la rabia ha reaparecido). Estos países disponen de Programas Nacionales de erradicación de rabia en sus territorios.
Figura 34.1. La rabia en Europa
Fuente: Comisión Europea. Enfermedades animales: Vigilancia, programas de erradicación y estatus libre de enfermedad. Rabia. 05/06/2023.
España (territorio peninsular e islas) ha estado libre de rabia terrestre desde el año 1978, con la salvedad de unos pocos casos esporádicos importados desde Marruecos, como resultado de las campañas de control de los reservorios animales y la vacunación de perros. La detección de rabia en perros constituye, precisamente, una señal de alarma. Las campañas de vacunación llevadas a cabo en perros dieron excelente resultado, erradicando la enfermedad de todo el territorio nacional. Únicamente en las Ciudades Autónomas de Ceuta y Melilla se dan, de forma esporádica, casos importados de rabia, en perros y en algún caballo.
En España se han declarado casos de rabia transmitida por murciélagos, casi todos ellos por lisavirus europeo de murciélago tipo 1 (EBLV-1) como Eptesicus serotinus y Eptesicus isabellinus.
En 2023 y 2024, se han registrado varios casos de rabia en España, principalmente en la Ciudad Autónoma de Melilla. En Melilla, se confirmó un caso de rabia en un perro en enero de 2024, lo que refuerza la importancia de la vigilancia continua y la vacunación de mascotas en áreas cercanas a regiones endémicas como el norte de África.En septiembre de 2023, se confirmó un caso de rabia en un perro en Melilla. Este fue uno de los pocos casos registrados en la región, donde la proximidad a Marruecos, un país endémico de rabia, aumenta el riesgo de transmisión de la enfermedad. El primer caso de rabia en 2024 en España también se detectó en Melilla. Un perro capturado en diciembre de 2023 dio positivo para rabia en enero de 2024. La Consejería de Salud Pública de Melilla informó sobre la situación y reiteró la obligatoriedad de la vacunación antirrábica anual para perros, gatos y hurones mayores de tres meses.
El Ministerio de Agricultura, Pesca y Alimentación de España ha actualizado su Plan de Contingencia para la rabia, con tres niveles de alerta, dependiendo de la presencia y riesgo de transmisión de la enfermedad. Este plan incluye medidas preventivas y de respuesta rápida para controlar y evitar la propagación de la rabia, especialmente en las regiones fronterizas como Ceuta y Melilla, donde el riesgo es mayor debido a la cercanía con países endémicos. Las autoridades sanitarias han intensificado las campañas de concienciación y la vigilancia epidemiológica, enfatizando la importancia de la vacunación de mascotas y la educación sobre las medidas a tomar en caso de mordeduras de animales. La profilaxis posexposición (PEP) sigue siendo una herramienta crucial para prevenir la rabia en humanos, junto con el control y vacunación de la población animal susceptible.
4. Tipos de vacunas, composición y presentación
Las primeras vacunas de rabia, atenuadas, datan de 1885 (L. Pasteur y E. Roux) y se elaboraban a partir de virus cultivados en cerebro de ratón. Cien años después, a partir de 1984, la OMS recomienda solamente las vacunas inactivadas obtenidas a partir de cultivos celulares o de huevos embrionados (VCCOE).
Las vacunas actuales frente a la rabia contienen virus inactivados que han sido cultivados en huevos embrionados (de pato o pollo) o en cultivos celulares (células primarias de embriones de pollo, células Vero o células diploides humanas); pueden contener albúmina humana o gelatina procesada como estabilizador, y no contienen conservantes. Todas estas vacunas deben cumplir con la potencia recomendada por la OMS de ≥2,5 unidades internacionales (UI) por dosis para inyección intramuscular (IM) (0,5 ml o 1,0 ml de volumen después de la reconstitución dependiendo del tipo de vacuna). Las vacunas contra la rabia están disponibles, actualmente, solo en viales de dosis única.
La OMS recomienda dos estrategias principales de vacunación para la prevención de la rabia humana:
- la posexposición (PEP), que incluye un lavado cuidadoso y completo de las heridas donde se ha producido la exposición al virus de la rabia, así como la administración de inmunoglobulina antirrábica si es necesario, y la administración de una serie de dosis múltiples de la vacuna antirrábica.
- la preexposición (PrEP) que consiste en la administración de varias dosis de la vacuna contra la rabia antes de la exposición al virus de la rabia.
Se dispone en España de dos vacunas antirrábicas: Vacuna Antirrábica Merieux y Rabipur, ambas de uso hospitalario, aunque la disponibilidad de la primera es limitada.
Vacuna antirrábica Merieux
Contiene 2,5 UI de virus inactivado de la rabia de la cepa Wistar Rabies PM/WI38-1503-3M cultivados en células diploides humanas (MRC-5) e inactivados mediante ß-propiolactona por cada dosis de 1 ml. Está comercializada por Sanofi Pasteur Europe e indicada para utilizar en todas las edades con la misma dosis. Puede contener trazas de neomicina.
Rabipur
Contiene ≥2,5 UI de virus inactivado de rabia de la cepa Fluri LEP, producido en células embrionarias de pollo purificadas, por cada dosis de 1 ml. Está comercializada por GSK Vaccines GmbH e indicada para utilizar en todos los grupos de edad con la misma dosis de 1 ml. Puede contener trazas de neomicina, clortetraciclina y anfotericina B.
Presentación y reconstitución
Se deben conservar entre +2 y +8 °C, evitando la luz solar. Con estas condiciones la vida media es de unos 3-4 años aproximadamente.
5. Inmunogenicidad, eficacia y efectividad
Las vacunas son muy inmunógenas en todos los grupos de edad. En la profilaxis preexposición, prácticamente el 100 % de los vacunados alcanzan un título de anticuerpos neutralizantes (≥ 0,5 UI/ml por RFFIT, rapid fluorescent focus inhibition test) considerado como protector a los 28 días de la recepción de la primera dosis. En la profilaxis posexposición se alcanzaron títulos neutralizantes en el 98 % de los receptores a los 14 días de la primera dosis y en el 99-100 % entre los días 28 y 38. Los títulos de anticuerpos decaen progresivamente aunque tanto tras pautas de posexposición como de preexposición todos los vacunados generan respuestas amamnésicas a los 32 y 5-21 años, respectivamente. En ambas situaciones la mayoría de los vacunados disponen de títulos ≥ 0,5 UI/ml antes de la recepción de una dosis de recuerdo.
La efectividad de ambas vacunas en pauta de preexposición y en pauta posexposición, esta última junto al resto de medidas profilácticas, es prácticamente del 100 %.
6. Vías de administración
Aunque clásicamente las vacunas frente a la rabia, obtenidas a partir de cultivos celulares o de huevos embrionados (VCCOE), se han administrado por vía intramuscular. En la actualidad una revisión sistemática de la actividad de la vacuna ha demostrado que las vacunas actuales (>dosis de 2,5 UI / IM), cuando se administran por vía intradérmica en la profilaxis preexposición o en la posexposición, tienen una eficacia equivalente o mejor a la de la misma vacuna administrada por vía intramuscular.
Para todos los grupos de edad, los sitios de inyección para la vía ID son la región deltoidea y la zona anterolateral externa del muslo en niños pequeños o las regiones supraescapulares. El sitio recomendado para la administración de las vacunas por vía IM es el área deltoidea del brazo para adultos y niños de ≥2 años, y zona anterolateral externa del muslo para niños de <2 años. La vacuna contra la rabia no debe administrarse IM en el área glútea por generar una menor respuesta inmunológica.
Para la vía intradérmica, una dosis corresponde a 0,1 ml de VCCOE (cualquiera que sea la marca de la vacuna). Dependiendo del volumen en el vial (0,5 ml o 1,0 ml), la vacuna puede fraccionarse para proporcionar de 5 a 10 dosis intradérmicas. Para la ruta intramuscular, una dosis corresponde a un vial de vacuna por paciente. La concentración de células presentadoras de antígeno en la dermis es responsable de la fuerte respuesta inmunológica a la vacuna administrada por vía intradérmica, mientras que la cantidad de antígeno inyectado es menor.
La administración intradérmica de la vacuna contra la rabia, es más coste-efectiva y, es una alternativa a la vacunación intramuscular. En la posexposición, reduce la cantidad de viales de vacuna utilizados en, al menos, un 25 % en comparación con la ruta intramuscular, por lo que dado el aumento en el número de pacientes que demandan estas vacunas, la ruta intradérmica se está volviendo cada vez más rentable, reduciendo el número de viales de vacuna utilizados hasta alcanzar globalmente un 85 %. Los datos disponibles (OMS) sugieren que un cambio en la ruta de administración de la vacuna durante la profilaxis pre y posexposición es seguro e inmunogénico.
Los viales abiertos deben utilizarse dentro de las 6 a 8 horas posteriores. Si la administración de una dosis se retrasa, la vacunación debe continuarse y no reiniciarse. Un cambio en la ruta de administración o producto de la vacuna durante la profilaxis previa o posterior a la exposición es aceptable si dicho cambio es inevitable. No es necesario repetir la serie de inyecciones, sino que la vacunación debe continuar de acuerdo con el esquema de la nueva vía de administración.
Las vacunas contra la rabia pueden administrarse conjuntamente con otras vacunas inactivadas y vivas, utilizando jeringas separadas y diferentes sitios de inyección.
7. Indicaciones y esquemas de vacunación
La OMS divide en tres categorías las situaciones o contactos de riesgo, definiendo para cada contexto una actuación bien definida (tabla 34.1 y figura 34.2).
Tabla 34.1. Recomendaciones de la OMS según tipo de contacto con animal potencialmente transmisor de la rabia.
|
Tipo de exposición |
Categoría I Tocar, alimentar o ser lamido por animales sobre piel intacta No exposición |
Categoría II Mordisqueos de la piel desnuda sin sangrado. Arañazos o escoriaciones sin sangrado Exposición |
Categoría III Una o más mordeduras o arañazos transdérmicos. Contaminación de las mucosas o de la piel erosionada, por saliva, después del lamido de un animal. Exposición por contacto directo con murciélagos. Exposición grave |
| Medidas profilácticas posexposición | Ninguna | Tratamiento local de la herida y vacunación, de inmediato | Rápido tratamiento local de la herida, vacunación y administración de inmunoglobulina antirrábica |
7.1. Profilaxis preexposición (PPrE)
La vacunación preexposición no elimina la necesidad de una evaluación médica adicional tras una exposición a la rabia, sino que simplifica su manejo, al evitar la administración de inmunoglobulina (con la excepción de las personas con inmunodepresión) y disminuir el número de dosis de vacuna requerido.
La indicación deberá consultarse con las autoridades sanitarias, si bien las actualizaciones no siempre están disponibles.
Se recomienda la vacunación a aquellos individuos que estén en elevado riesgo potencial de contacto con animales rabiosos o con el virus de la rabia, donde se han de incluir:
- Al personal de laboratorio que trabaje con virus rábico.
- Al personal cuya actividad laboral implique el manejo de animales domésticos o salvajes sospechosos de rabia.
- Al personal que manipule quirópteros, ya sea de forma habitual o esporádica.
- A los viajeros a zonas de riesgo o con actividades relacionadas con animales potencialmente rabiosos.
Se recomienda una evaluación individual del riesgo de exposición al virus de la rabia para los viajeros. Las consideraciones incluyen: la lejanía del destino en áreas endémicas (a regiones donde la incidencia de mordeduras de perros es >5 % por año o hay evidencia de la presencia de rabia en murciélagos), la epidemiología de la rabia prevaleciente y la duración del viaje en los entornos endémicos. La PPrE debe considerarse para los viajeros que realizarán amplias actividades al aire libre en áreas rurales remotas, incluidas actividades en cuevas que pueden conducir al contacto directo con murciélagos, y donde no se garantiza el acceso oportuno a una PPE adecuada.
Respecto a los viajeros a áreas enzoóticas, especialmente en niños, se recomienda la profilaxis preexposición en estancias superiores al mes, a menos que tengan acceso rápido a servicios médicos de garantía, y para los que vayan a estar menos de un mes, pero estén expuestos a la rabia por su actividad o tengan acceso limitado a dichos servicios. En los menores de un año, y dadas sus limitaciones de movilidad y por tanto, su menor riesgo, se valorará cuidadosamente el mismo antes de indicar la profilaxis.
Protocolo de vacunación: (de acuerdo a los manuales de la OMS). El riesgo puede ser continuo, frecuente, infrecuente y excepcional.
El Ministerio de Sanidad ha publicado en julio el documento titulado: "Vacunación frente a rabia y evaluación de respuesta inmune en humanos", aprobado por la Comisión de Salud Pública el 17 de junio de 2022 y revisado por la Ponencia de Programa y Registro de Vacunaciones el 28 de julio de 2023 donde figuran los grupos en los que recomienda la profilaxis preexposición (tabla 34.2).
Figura 34.2. Distribución de niveles de riesgo de contagios humanos de rabia en el mundo. 2018.
Fuente OMS 2018
Tabla 34.2. Grupos en los que se recomienda la profilaxis preexposición, según el Ministerio de Sanidad.
Pauta de vacunación
La OMS estableció en 2018 (tabla 34.3) que los siguientes regímenes de vacunación preexposición (PPrE) se consideran seguros y eficaces:
- La administración de la vacuna por vía intradérmica (ID) en dos sitios en los días 0 y 7.
- La administración de la vacuna por vía intramuscular (IM) en un sitio en los días 0 y 7.
- Si persistiera un alto riesgo y si está indicada se puede administrar una vacuna de refuerzo de rutina previa a la exposición y consiste en una administración de vacuna vía ID en un sitio o una administración de vacuna vía IM en un sitio. El propósito del refuerzo es asegurar que el individuo esté completamente preparado durante un período de tiempo más largo para permitir suficiente tiempo para acceder a la atención médica posterior a la exposición en áreas remotas. Aunque las dosis de refuerzo se pueden administrar en cualquier momento a partir de un año después de la pauta de preexposición, el refuerzo puede ser más efectivo si se ofrece cinco años o más después de la pauta de preexposición. Si se administra una dosis de refuerzo a los viajeros, solo se necesita un refuerzo en la vida del paciente.
- El “período de gracia” no se admite para los intervalos únicos fijados entre dosis para la vacunación frente a la rabia: las administradas a intervalos inferiores a los asignados en sus series no deben considerarse válidas y deberán repetirse a las edades apropiadas.
Si se requiere PPrE en circunstancias de tiempo limitado que no permiten un curso completo de 7 días, la administración de una sola dosis de vacuna en un solo día conferirá capacidad de refuerzo hasta 1 año. Sin embargo, las personas que reciben la vacuna solo el día 0, ya sea vía ID en 2 sitios o vía IM en 1 sitio, deben recibir una segunda administración de la vacuna lo antes posible. Además, en caso de una posible exposición a la rabia antes de la segunda administración de la vacuna, se debe administrar un curso completo de PPE, incluyendo la gammaglobulina antirrábica, si está indicado.
Así mismo, los últimos datos de la OMS afirman que no se requiere una dosis de refuerzo adicional de la vacuna contra la rabia después de una serie primaria de profilaxis previa o posterior a la exposición para personas que viven o viajan en áreas de alto riesgo.
En inmunodeprimidos habría que añadir a esta pauta a los 28 días una dosis por vía IM o 2 por vía ID.
Cuando existe exposición ocupacional al virus rábico, la PPrE está indicada, en particular en los trabajadores de la salud de los animales. La PPrE puede ser considerada para profesionales médicos que regularmente brindan atención a personas con rabia. Los profesionales que corren un riesgo continuo o frecuente de exposición a través de sus actividades deben tener un seguimiento serológico regular. Si los niveles de VNA caen a <0,5 UI / ml, se recomienda una vacuna de refuerzo de una dosis ID o IM en la preexposición. Si las pruebas serológicas no están disponibles para aquellos en riesgo ocupacional continuo o frecuente, se puede considerar una vacuna de refuerzo de PPrE de 1 dosis (ID o IM) periódica en función de la evaluación del riesgo relativo. En caso de sospecha de exposición al virus rábico, a través de aerosoles, se puede proporcionar PPE, incluida la inyección de gammaglobulina IM, en función de una evaluación de riesgos.
La pauta clásicamente utilizada, cuya administración aún persiste en numerosos países consta de 3 dosis en los días 0, 7 y 21 o 28, por vía IM. En el caso de la vacuna Rabipur las dosis de recuerdo van en función del riesgo continuo, frecuente o infrecuente, y si se utiliza la vacuna antirrábica Merieux, el refuerzo se aplica los 12 meses.
Tabla 34.3. Profilaxis de la rabia con vacunas según la OMS.
|
Indicación |
Vía de administración |
Días de administración |
|
Preexposición (PPrE) |
ID IM |
02 72 282 0 7 28 |
|
Posexposición (PPE) |
ID IM IM |
02 32 72 0 3 7 21* 02 7 21 |
|
Posexposición en previamente vacunados |
ID ID IM |
0 3 04 0 3 |
ID: intradérmica. IM: intramuscular. Los datos en color rojo solo aplican para inmunodeprimidos. Las pautas IM con varias dosis en el mismo acto, se administrarán una en cada extremidad (deltoides o vasto externo). Para las aplicaciones múltiples en pautas ID se eligen: el deltoides, la región supraclavicular o el muslo. Se exponen varias opciones en pautas posexposición.
* Se acepta entre los 14 y los 28 días.
7.2. Profilaxis posexposición (PPE) en no vacunados con anterioridad
Debe considerarse la profilaxis antirrábica en cualquier incidente en el que haya ocurrido una exposición potencial al virus, a menos que no exista rabia en la población animal local. A la hora de indicar la profilaxis, habrá que valorar:
- El tipo de exposición: el mayor riesgo se asocia a las mordeduras, es menor tras rasguños, arañazos y lameduras en piel no intacta o en mucosas, y nulo tras contacto con sangre, leche, orina o deposiciones de animales potencialmente rábicos. Los dos primeros precisan de una evaluación cuidadosa. Las heridas proximales (en la cara o el cuello) comportan un riesgo mayor que las distales.
-
Existen tres categorías de exposición al virus rábico, que determinan los diferentes tipos de tratamiento (tabla 34.1):
- Categoría I. No hay contacto físico con la saliva del animal (tocar, acariciar o alimentar a los animales sin contacto directo con la saliva) o tocar un murciélago con barrera protectora (bota, zapato o ropa).
- Categoría II. Mínimo contacto con la saliva o indetectable (lamido de la piel sobre picaduras de insectos o rasguño; rasguños menores y superficiales). O bien contacto físico incierto (es decir, no se observa contacto físico directo con saliva, pero esto podría haber ocurrido).
- Categoría III. Contacto directo con saliva, como mordeduras profundas y graves en el músculo o lameduras en mucosas. En el caso de murciélagos, mordeduras o rasguños de la piel o contacto con orina o saliva en las mucosas.
-
La epidemiología de la rabia en la zona y el tipo de animal: en la España peninsular e insular no hay riesgo por mamíferos terrestres, aunque si es posible por las mordeduras por murciélago. Únicamente en las Ciudades Autónomas de Ceuta y Melilla se dan, de forma esporádica, casos importados de rabia, en perros y algún caballo. Es clara la indicación de las vacunas posexposición en la mordedura de murciélagos, en ocasiones por el hallazgo de estos animales en el dormitorio, aunque la herida no sea visible (niños pequeños, discapacitados...). Las mordeduras de ardilla, hámster, cobayas, ratones, ratas, conejos y liebres no requieren inmunoprofilaxis, ya que no son reservorios del virus
-
Las circunstancias del incidente: tradicionalmente se considera que los ataques no provocados conllevan un riesgo mayor que los provocados.
-
La disponibilidad del animal agresor para su observación, y su estado de vacunación antirrábica (es muy poco probable que un animal vacunado frente a la rabia con regularidad esté rábico).
Una vez realizada la indicación, la profilaxis antirrábica debe incluir tres elementos fundamentales:
-
Manejo de la herida: es imperativa la limpieza de la herida con suero salino irrigado con jeringa, desbridación, lavado con agua y jabón durante 15 minutos y aplicación posterior de povidona yodada, alcohol al 40-70 % o cetrimida al 0,15 %. Este tratamiento de la herida es, probablemente, el procedimiento más eficaz en la prevención de la rabia. Se evitará en lo posible la sutura de la herida.
- Administración de inmunoglobulina específica: estarían exentos, en general, los que han recibido una pauta completa en pre y posexposición. La inmunoglobulina antirrábica debe administrarse una vez, preferiblemente al comienzo de la PPE o tan pronto como sea posible después del inicio. La inmunoglobulina antirrábica no debe administrarse después del séptimo día después de la primera dosis de la vacuna antirrábica, ya que los anticuerpos neutralizantes circulantes inducidos por la vacuna habrán comenzado a aparecer. Si la cantidad de inmunoglobulina antirrábica es limitada, se debe establecer un orden de prioridad para su asignación. Los casos de mayor prioridad para la inmunoglobulina antirrábica son: pacientes con mordida múltiple; aquellos que tienen llagas o heridas profundas en las partes muy inervadas del cuerpo, como la cabeza, el cuello y las manos; pacientes con inmunodeficiencia grave; y casos donde el animal que muerde es un caso confirmado o probable de rabia, o donde las mordeduras, rasguños o exposición a la mucosa son causadas por un murciélago.
Para una eficacia óptima, la dosis máxima calculada es 40 UI/kg de peso corporal para la inmunoglobulina antirrábica equina (IGRE) y 20 UI/kg de peso corporal para la inmunoglobulina antirrábica de origen humano (IGRH). Las reacciones adversas causadas por la IGRE requieren estar preparado para controlar el shock anafiláctico, que, aunque raro, puede ocurrir en cualquier etapa de la administración de esta inmunoglobulina. Si hay productos de anticuerpos monoclonales disponibles, se recomienda su uso como alternativa a la inmunoglobulina antirrábica. La sutura de la herida debe realizarse siempre después de la infiltración de inmunoglobulina antirrábica; sin embargo, si ocurre antes de la infiltración, los puntos deben estar flojos para permitir la difusión óptima de la inmunoglobulina antirrábica.
La posología de la IGRH es de 20 UI/kg, tanto para niños como para adultos, y se administrará preferiblemente, aunque en jeringas distintas, coincidiendo con la primera dosis de vacuna. No se sobrepasará la dosis calculada al poder interferir con la respuesta a la vacuna. El producto Imogam Rabia se presenta en forma líquida en viales de 2 ml (300 UI), mientras que Berirab P (se debe solicitar como medicamento extranjero) se presenta en forma de jeringas precargadas de 2 ml (al menos, 300 UI) o 5 ml (al menos, 750 UI). Ambos productos se almacenarán entre +2 y +8ºC y no deben congelarse. Conservar el producto en el embalaje exterior para protegerlo de la luz. Se dispone de viales pediátricos de 2 ml con 300 UI y de adultos con 1500 UI por vial de 10 ml.
- Vacunación.
Pauta de vacunación
La indicación y el procedimiento de PPE dependen del tipo de contacto con el animal sospechoso y el estado de vacunación del paciente. Para las exposiciones de Categoría I, no se requiere PPE; para la categoría II, se recomienda la vacunación inmediata; para la Categoría III, se recomienda la vacunación inmediata, combinada con la administración de inmunoglobulina antirrábica si es necesario.
El resumen de la PPE según la OMS se puede consultar en la tabla 34.3 y de forma más completa en la tabla 34.4..
La elección del esquema de vacunación posterior a la exposición debe tener en cuenta la viabilidad (coste, número de dosis, tiempo y cumplimiento) y también puede depender del contexto clínico y las preferencias del paciente. Para las categorías II y III, el lavado minucioso debe llevarse a cabo de inmediato o lo antes posible. Dependiendo de las características de la herida, pueden estar indicados antibióticos, analgésicos o vacunación contra el tétanos. La primera dosis de la vacuna contra la rabia debe administrarse lo antes posible después de la exposición. La vacuna siempre debe administrarse cuando se conoce la exposición de Categoría III, incluso meses o años después del contacto. Sin embargo, la probabilidad de desarrollar rabia clínica disminuye gradualmente durante los 12 meses posteriores a la exposición, y ocurre raramente después de este tiempo. Si el suministro de la vacuna es limitado, la vacuna puede reservarse para exposiciones a la rabia sospechosas y probables que ocurrieron recientemente o en los últimos 12 meses. Se recomienda la inmunoglobulina antirrábica después de la exposición de Categoría III para las personas que nunca han sido vacunadas contra la rabia. Incluso en ausencia de inmunoglobulina antirrábica, el lavado completo de las heridas combinado con la administración inmediata de la vacuna y la finalización de la PPE es muy eficaz para prevenir la rabia. Las vacunas contra la rabia nunca deben rechazarse, esté disponible o no la inmunoglobulina antirrábica.
Las pautas recomendadas por la OMS en 2018 para el tratamiento, en personas no vacunadas previamente, en posexposición (PPE) de las categorías II y III son las siguientes:
- Una dosis IM los días 0, 3, 7 y la cuarta dosis entre los días 14–28.
- Dos dosis ID los días 0, 3 y 7.
- Dos dosis IM el día 0 y una dosis IM los días 7 y 21.
Tienen consideración especial las personas infectadas por el VIH y otras personas potencialmente inmunocomprometidas; aquellas personas infectadas por el VIH que reciben tratamiento adecuado, que están clínicamente bien e inmunológicamente estables (porcentaje normal de CD4 >25 % para niños <5 años o recuento de células CD4 ≥200 células/mm³ si tienen ≥5 años) pueden recibir la vacuna contra la rabia.
Para las personas inmunocomprometidas (como las personas con VIH que no reciben tratamiento o con mínimos recuentos de células CD4) con exposición al virus de la rabia de la categoría II y III de la OMS, se recomienda lo siguiente: lavar a fondo la herida y la administración de un ciclo completo de vacuna contra la rabia, más IGR en todos los casos, incluso si se inmunizó previamente. Se debe seguir un calendario de vacunación de 3 visitas, ya sea con administración IM o ID, en los días 0 y 7 y entre los días 21 y 28; o un programa de 2 visitas, con administración de la vacuna ID o IM, en los días 0 y 7, con pruebas serológicas a las 2-4 semanas después de la primera administración de la vacuna contra la rabia para evaluar si se necesita una administración adicional de la vacuna.
A pesar de estas recomendaciones, diversos países recomiendan pautas diferentes, por ejemplo Reino Unido en abril de 2019 recomienda, para las personas sin vacunas de rabia previas y sin afectación del sistema inmune, una pauta de PPE de cuatro dosis (vía IM) los días 0, 3, 7 y 21 , y una pauta de dos dosis IM en las que tienen una PPrE correcta, los días 0 y 3 o 7. En las personas que se encuentran inmunodeprimidas la pauta consta de 5 dosis, los días 0, 3, 7, 14 y 30.
El “período de gracia” no se admite para los intervalos únicos fijados entre dosis para la vacunación frente a la rabia: las administradas a intervalos inferiores a los asignados en sus series no deben considerarse válidas y deberán repetirse a las edades apropiadas.
Se revisará, y actualizará en su caso, el estado de la vacunación antitetánica.
7.3. Profilaxis posexposición (PPE) en vacunados con anterioridad
Debe incluir la limpieza y el lavado de la herida, profilaxis antitetánica y pauta de vacuna antirrábica, que variará según esté completa o incompletamente vacunado.
Completamente vacunados
En este apartado se incluyen aquellas personas que han completado una serie habitual de pre o posexposición con vacunas de cultivo celular (aún con títulos ≥0,5 UI/ml), o que han recibido pautas no aprobadas con dichas vacunas o con vacunas de tejido nervioso animal y tienen en ambos casos títulos de anticuerpos ≥0,5 UI/ml.
Las pautas de vacunación recientemente recomendadas por la OMS (2018) son las siguientes:
- Una dosis IM los días 0 y 3.
- Una dosis ID los días 0 y 3.
- Cuatro dosis ID el día 0.
No es necesaria la administración de inmunoglobulina específica.
Si un individuo tiene una exposición repetida <3 meses después de una exposición previa y ya recibió una PPE completa, solo se requiere tratamiento de la herida; no se necesita vacuna ni IGR. Para exposiciones repetidas que ocurren después de 3 meses tras la última PPE, se debe seguir el programa de PPE para individuos previamente inmunizados; la IGR no está indicada.
Las recomendaciones del Reino Unido en 2019 para la PPE en los que han recibido previamente PPrE son dos dosis IM, la primera el día 0 y la siguiente entre los días 3 y 7.
Incompletamente vacunados
Incluye a aquellos con cualquier pauta incompleta pre o posexposición con vacunas de cultivo celular o que hayan recibido vacunas de tejido nervioso. En líneas generales se considerarán como no vacunados si han recibido una sola dosis IM o dos ID el mismo día. Para que las dosis puedan ser valoradas deberán estar correctamente registradas. Habitualmente se aplicarán las pautas anteriormente mencionadas para no vacunados. Se puede valorar la administración de inmunoglobulina específica, caso por caso, según el riesgo.
El “período de gracia” no se admite para los intervalos únicos fijados entre dosis para la vacunación frente a la rabia: las administradas a intervalos inferiores a los asignados en sus series no deben considerarse válidas y deberán repetirse a las edades apropiadas.
En la tabla 34.5 se muestra una infografía con las recomendaciones de profilaxis posexposición del Ministerio de Sanidad publicadas en julio de 2023.
Tabla 34.4. Profilaxis posexposición. Recomendaciones según la OMS.
|
Tipo de exposición |
Categoría I |
Categoría II |
Categoría III |
|
Sujetos no inmunizados de cualquier edad. No PPrE |
Limpieza de las superficies cutáneas expuestas No requieren PPE |
Limpieza de la herida Vacunación inmediata con cualquiera de las siguientes pautas: No se requiere inmunoglobulina antirrábica |
Limpieza de la herida Vacunación inmediata con cualquiera de las siguientes pautas: Se recomienda inmunoglobulina antirrábica |
|
Sujetos previamente vacunados (PPrE) de cualquier edad |
Limpieza de las superficies cutáneas expuestas No requieren PPE |
Limpieza de la herida Vacunación inmediata con cualquiera de las siguientes pautas: No se requiere inmunoglobulina antirrábica |
Limpieza de la herida Vacunación inmediata con cualquiera de las siguientes pautas: No se requiere inmunoglobulina antirrábica |
PPrE: profilaxis preexposición, PPE: profilaxis posexposición, ID: vía intradérmica, IM: vía intramuscular.
Fuente: World Health Organization [sede Web]. Rabies vaccines and immunoglobulins: WHO position. Summary of 2017 updates. June 2018. Geneva.
Tabla 34.5. Profilaxis posexposición. Recomendaciones del Ministerio de Sanidad.
8. Administración con otras vacunas y otros productos
Se pueden administrar simultáneamente, aunque en lugares distintos, con otras vacunas, y será especialmente habitual con la antitetánica.
Posibles interferencias con otros fármacos
El tratamiento prolongado con corticoides o con inmunosupresores puede disminuir la respuesta inmune posvacunal. La inmunoglobulina antirrábica no interfiere con la respuesta a la vacuna y se administrará en lugar diferente al de la vacuna. Si se administra esta Ig no se podrán administrar vacunas vivas parenterales (sobre todo triple vírica y varicela) hasta 4 meses después.
9. Efectos adversos
Las reacciones más comunes son dolor e induración en el punto de inoculación. Sistémicamente, pueden aparecer cefaleas, mareos, malestar general, exantemas, mialgias y artralgias. Aproximadamente en el 6 % de los que reciben refuerzos se observa, entre los 2 y los 21 días posteriores, una reacción por complejos inmunes, que se manifiesta clínicamente con urticaria generalizada y síntomas sistémicos que no suelen ser graves.
10. Precauciones y contraindicaciones
Ya que la rabia es letal, en la profilaxis posexposición y tras una exposición de alto riesgo, no existe ninguna contraindicación, lo que incluye a niños menores de 1 año, embarazadas e inmunodeprimidos.
En profilaxis preexposición, supondrán una contraindicación las reacciones previas graves al principio activo o a cualquiera de sus componentes. La vacuna Rabipur estaría contraindicada en la profilaxis preexposición de aquellos con alergia grave a las proteínas de huevo.
Las vacunas contra la rabia y las IGR son seguras y eficaces en mujeres embarazadas y lactantes. No existe evidencia acerca de que la vacuna esté asociada a malformaciones fetales u otros efectos adversos durante el embarazo. El embarazo no es una contraindicación para la administración de profilaxis posexposición teniendo en cuenta que el riesgo de rabia después de una exposición siempre supera al riesgo de recibir la vacuna. Sin embargo, en las embarazadas y menores de un año se demorará la profilaxis preexposición, a menos que sea sustancial el riesgo de exposición.
En personas inmunocomprometidas, la respuesta inmunológica puede no ser la esperada, por lo que se debe valorar la realización de serología de control y/o la administración de dosis adicionales tras las pautas que se han detallado anteriormente tanto para preexposición como posexposición, aunque tras completar esta última se recomienda serología a las 2 - 4 semanas para comprobar la respuesta inmune y decidir la necesidad de dosis adicionales.
11. Observaciones
A pesar de que se recomienda utilizar la misma vacuna tanto en la profilaxis preexposición como en la posexposición, se podrían intercambiar si resultase imprescindible para poder recibir las dosis de vacuna en tiempo.
No contabilizarán la/s dosis recibida/s de vacunas de tejido nervioso animal, por lo que en ese caso se comenzará desde cero con la profilaxis correspondiente.
La profilaxis pre- y posexposición se llevan a cabo en los centros de vacunación internacional y en los centros hospitalarios que los servicios regionales de salud determinen. Las vacunas antirrábicas no están disponibles para su adquisición en las farmacias comunitarias.
12. Bibliografía
- American Academy of Pediatrics. Rabies. En: Kimberlin DW, Brady MT, Jackson MA, Long SS, eds. Red Book: 2021-2024. Report of the Committee on Infectious Diseases. 32st ed, Itasca, IL.: American Academy of Pediatrics; 2021. pp. 619-27.
- Animal´s Health. España, en alto riesgo de rabia con una tasa de vacunación de mascotas muy inferior a la recomendada. 26 de septiembre de 2022.
- Animal´s Health. Galicia, el último territorio de España que sigue sin contemplar la vacunación de rabia obligatoria. 19 de abril de 2023.
- Animal´s Health. Melilla confirma el primer caso de rabia en un perro en España de 2024. 05 de enero de 2024
- Bharti OK, et al. Wound-only injection of rabies immunoglobulin (RIG) saves lives and costs less than a dollar per patient by “pooling strategy” Vaccine. 2019;37 Suppl 1:A128-31.
- Canadian Immunization Guide. Rabies vaccines.
- Centers for Disease Control and Prevention. Ryan MW, Brett W. Petersen, David RS. Traveller’s Health. Chapter 4. Travel-Related Infectious Diseases. Rabies.
- Comité Asesor de Vacunas e Inmunizaciones (CAV-AEP). Inmunizaciones del niño viajero. Manual de inmunizaciones en línea de la AEP [Internet]. Madrid: AEP; may/2024. [consultado el dd/mmm/aaaa].
- Ertl HCJ. New rabies vaccines for use in humans. Vaccines (Basel). 2019;7. pii: E54.
- European Commission. Surveillance, eradication programmes and disease-free status. Maps of areas with disease status (disease-free or under eradication programme). Rabies.
- Freuling CM, et al. Long-Term Immunogenicity and Efficacy of the Oral Rabies Virus Vaccine Strain SPBN GASGAS in Foxes. Viruses. 2019;11. pii: E790.
- Gossner CM, et al. Prevention of human rabies: a challenge for the European Union and the European Economic Area. Euro Surveill. 2020;25:pii=2000158.
- Instituto Balmis de vacunas. Cinco preguntas y respuestas sobre la vacuna de la rabia.
- Instituto de Salud Carlos III (ISCIII). Centro Nacional de Epidemiología (CNE). RENAVE. Protocolo de vigilancia de la rabia.
- Janewongwirot P, et al. A randomized open-label trial of 2-dose or 3-dose pre-exposure rabies prophylaxis among Thai children. Vaccine. 2019;37:5307-13.
- Liu C, et al. Epidemiology of Rabies and Current US Vaccine Guidelines. R I Med J (2013). 2020;103:51-53.
- Mbilo C, et al. Dog Ecology, Bite Incidence, and Disease Awareness: A Cross-Sectional Survey among a Rabies-Affected Community in the Democratic Republic of the Congo. Vaccines (Basel). 2019;7. pii: E98.
- Ministerio de Agricultura, Pesca y Alimentación. Rabia
- Ministerio de Sanidad. Ministerio de Agricultura, Pesca y Alimentación. Ministerio de Ciencia e Innovación. Ministerio del interior. Ministerio para la transición ecológica y el reto demgráfico. Plan de contingencia para el control de la rabia terrestre en animales en cautividad y silvestres en España. Noviembre 2023
- Ministerio de Sanidad. Vacunación frente a rabia y evaluación de respuesta inmune en humanos. Julio 2023. Aprobado por la Comisión de Salud Pública en la reunión mantenida el 17 de junio de 2022. Revisado por la Ponencia de Programa y Registro de Vacunaciones el 28 de julio de 2023.
- Navarro Alonso JA, et al. Rabia. En: Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP). Vacunas en Pediatría. Manual de la AEP 2012, 5.ª ed. Madrid: Exlibris ediciones SL; 2012. p. 429-39.
- Ntampaka P, et al. Knowledge, attitudes and practices regarding rabies and its control among dog owners in Kigali city, Rwanda. PLoS One. 2019;14:e0210044.
- Organización Mundial de la Salud. Rabia. Datos y cifras. 5 de junio de 2024.
- Pattanaik A., et al. WHO's new rabies recommendations: implications for high incidence countries. Curr Opin Infect Dis. 2019;32:401-6.
- Preiss S, et al. Post-exposure prophylaxis (PEP) for rabies with purified chick embryo cell vaccine: a systematic literature review and meta-analysis. Expert Rev Vaccines. 2018;17:525-45.
- Public Health England. The Green Book. Rabies.
- Soentjens P, et al. Pre-exposure Intradermal Rabies Vaccination: A Noninferiority Trial in Healthy Adults on Shortening the Vaccination Schedule From 28 to 7 Days. Clin Infect Dis. 2019;68:607-14.
- Sreenivasan N, et al. Working group on Rabies PEP logistics. Overview of rabies post-exposure prophylaxis access, procurement and distribution in selected countries in Asia and Africa, 2017-2018. Vaccine. 2019;37 Suppl 1:A6-13.
- UK Security Agency. Guidelines on managing rabies postexposure. January 2023.
- Wambura G, et al. Rabies vaccine and immunoglobulin supply and logistics: Challenges and opportunities for rabies elimination in Kenya. Vaccine. 2019;37 Suppl 1:A28-34.
- WHO Collaboration Centre for Rabies Surveillance and Research. Rabies Information System. Friedrich Loeffler Institut. Rabies-Bulletin-Europe. 2010;34:2.
- WHO Expert Consultation on Rabies. Third report. World Health Organization 2018.
- World Health Organization. Rabies vaccines: WHO Position Paper - April 2018. Wkly Epidemiol Rec. 2018;93:201-20.
- World Health Organization. Rabies vaccines and immunoglobulins: WHO position. Summary of 2017 updates. June 2018. Geneva.
- World Health Organization. Zero by 30. 3 june 2018.
- Zhao R, et al. Rabies virus glycoprotein serology ELISA for measurement of neutralizing antibodies in sera of vaccinated human subjects Vaccine. 2019;37:6060-7.
13. Enlaces de Interés
- ANDAVAC. Viajes internacionales: rabia
- Canadian Immunizacion Guide. Rabies vaccines
- CDC. Rabies
- CDC. Yellow Book 2024
- Comité Asesor de Vacunas e Inmunizaciones de la AEP. Enfermedades inmunoprevenibles: Rabia.
- Comité Asesor de Vacunas e Inmunizaciones de la AEP. Fichas técnicas de vacunas frente a la rabia
- Comité Asesor de Vacunas e Inmunizaciones de la AEP. Las vacunas... una a una. Vacuna de la rabia
- Comité Asesor de Vacunas e Inmunizaciones de la AEP. Noticias sobre la rabia
- Comité Asesor de Vacunas e Inmunizaciones de la AEP. Preguntas frecuentes sobre la vacunación frente a la rabia
- European Centre for Disease Prevention and Control (ECDC). Rabies
- Instituto de Salud Carlos III. Rabia
- Ministerio de Agricultura, Pesca y Alimentación. Rabia
- Ministerio de Sanidad. Información para el viajero: rabia
- National Travel Health Network and Center (NaTHNac). Rabies
- NaTHNaC. Travel Health Pro
- Public Health England. Rabies: administration of vaccine and immunoglobulin
- Public Health England. Rabies post-exposure treatment: management guidelines
- The Australian Immunization Handbook. Rabies and other lyssaviruses
- WHO. Expert Consultation on Rabies: WHO TRS N°1012,Third report
- WHO. Global Health Observatory (GHO) data. Rabies
- WHO. Health Topics. Rabies
- WHO. Maps rabies
- WHO. Rabies vaccines: WHO position paper – April 2018
- WHO. Rabies vaccines and immunoglobulins: WHO position. Summary of 2017 updates. June 2018. Geneva
14. Historial de actualizaciones
| 2 de octubre de 2019 | Actualización de todos los apartados, excepto inmunogenicidad, eficacia y efectividad; administración con otras vacunas y otros productos y efectos adversos. Nuevas citas bibliográficas y enlaces de interés |
| 15 de abril de 2020 | Actualización de los subapartados "Profilaxis pre y posexpoxición". Nueva cita bibliográfica |
| 30 de marzo de 2022 | Actualización del apartado "Epidemiología". Nuevas citas bibliográficas y enlaces de interés |
| 25 de enero de 2023 | Cambio de nombre a Manual de Inmunizaciones |
| 5 de enero de 2024 | Actualización de los apartados "Puntos clave", "introducción" y "Epidemiología de la enfermedad". Nuevas citas bibliográficas y enlaces de interés |
| 13 de agosto de 2024 | Actualización de los apartados "Puntos clave", "introducción", "Epidemiología de la enfermedad" y "Precauciones y contraindicaciones". Nueva figura 34.1. Nuevas citas bibliográficas y enlaces de interés |
-oOo-