Para evitar confusiones, le informamos de que ESTE NO ES el formulario para enviar PREGUNTAS SOBRE VACUNAS al comité. Si esa fuera su intención, diríjase a la sección de preguntas de profesionales o de preguntas de familias.
A través de este formulario, el responsable del mismo, la Asociación Española de Pediatría (AEP) y su Comité Asesor de Vacunas, recaba los datos necesarios para gestionar el envío de sus comentarios y sugerencias sobre el Manual de Inmunizaciones en línea de la AEP, que ponemos a su disposición en nuestra página web.
Los campos marcados con asterisco son obligatorios y, sin ellos, no se tramitará su comentario o sugerencia.
Este tratamiento de datos no puede realizarse sin su consentimiento, por lo que deberá validar la casilla de protección de datos antes de enviar la consulta.
Sus datos no serán cedidos a otras entidades, ni transmitidos a otros países. Tiene derecho a acceder, rectificar y suprimir los datos, así como otros derechos, como se explica en la información común a los tratamientos que efectúa la AEP.
Puede consultar la información detallada sobre protección de datos, así como la información común a los tratamientos que efectúa la AEP.
5. El acto de la inmunización: antes, durante y después
Capítulo 5 - El acto de la inmunización: antes, durante y después
3.1. Preparación
3.2. Información y consentimiento
3.3. Cribado preinmunización (anamnesis)
3.4. Revisión de la historia de inmunización y vacunas de rescate
3.5. Registros
3.6. Medidas para evitar errores en la administración de inmunizaciones
4.1. Protección de la enfermera que inmuniza
4.2. Material y equipo necesarios
4.3. Preparando la inmunización
4.4. Vía de administración
4.5. Inyección
4.6. Vía oral
4.7. Vía intranasal
4.8. Incidencias durante la administración de inmunizaciones
5.1. Cuidados inmediatos
5.2. Efectos adversos de las inmunizaciones
- Historial de actualizaciones
- Tablas y figuras incluidas en el capítulo
Tabla 5.1. Listado de comprobación de posibles contraindicaciones absolutas y relativas para la inmunización
Tabla 5.2. Respuestas y acciones recomendadas a las cuestiones planteadas en el cribado preinmunización
Tabla 5.3. Administración de inmunizaciones; vía, lugar anatómico y tipos de agujas
Tabla 5.4. Vías de administración de las inmunizaciones actuales
Figura 5.1. Vías de administración
Figura 5.2. Lugares de inyección IM: cara anterolateral externa del muslo (músculo vasto externo o lateral) (zona externa del tercio medio del muslo)
Figura 5.3. Lugares de inyección IM: músculo deltoides
Figura 5.4. Lugares de inyección alternativos: región glúteo-ventral
Figura 5.5. Inyección subcutánea en la cara externa/posterior del tríceps del brazo
Figura 5.6. Posición y sujeción de lactantes y niños pequeños (1)
Figura 5.7. Posición y sujeción de lactantes en decúbito supino
Figura 5.8. Posición y sujeción de lactantes mayores y niños pequeños (2)
Figura 5.9. Posición y sujeción de lactantes mayores y niños pequeños (3)
Figura 5.10. Posición de niños mayores y adolescentes
Sugerencia para la citación: Comité Asesor de Vacunas e Inmunizaciones (CAV-AEP). El acto de la inmunización: antes, durante y después. Manual de inmunizaciones en línea de la AEP [Internet]. Madrid: AEP; may/2025. [consultado el dd/mmm/aaaa]. Disponible en: http://vacunasaep.org/documentos/manual/cap-5
1. Puntos clave
El acto de la vacunación (los preparativos, la vacunación propiamente dicha y los cuidados posteriores) es un elemento clave en las prácticas vacunales para asegurar la mayor eficacia y seguridad de las vacunas.
- Antes de la inmunización; preparativos y procedimientos antes de vacunar a un niño
- Preparación de la medicación y material para responder ante una posible reacción adversa inmediata (lipotimia, síncope, anafilaxia). En la anafilaxia: adrenalina 1/1000 (ampollas de 1 mg/ml); jeringas y agujas.
- Protocolos actualizados accesibles y profesionales entrenados en su aplicación.
- Cadena de frío; transporte, almacenamiento y manipulación de las inmunizaciones. Listado de comprobación (al menos, una única vez al comienzo de la jornada).
- Información y consentimiento. Los padres deben recibir información completa y entendible sobre las inmunizaciones y expresar verbalmente la aceptación de las inmunizaciones propuestas. En el caso de los programas de inmunización en los centros escolares, la información y el consentimiento deben ser por escrito.
- Cribado preinmuización (anamnesis). Uso de un listado de comprobación para la detección de contraindicaciones y otras situaciones especiales.
- Conocer las contraindicaciones, precauciones y falsas contraindicaciones de las inmunizaciones.
- Revisión del historial de inmunización y conocer las pautas de vacunación de rescate (calendarios acelerados).
- Registros adecuados antes de proceder a la inmunización.
- Manejo de los errores más frecuentes en la administración de las inmunizaciones.
- Durante el acto de la inmunización
- Protección de la enfermera en el uso y manipulación de objetos punzantes como jeringas y agujas.
- Material y equipo necesario. Fármacos y equipos necesarios para la inmunización y para atender posibles reacciones adversas inmediatas.
- Preparando la inmunización: higiene de manos, no utilización de guantes (con excepciones), comprobación de las inmunizaciones a administrar.
- Vías, puntos de administración, técnicas de administración y tipos de agujas.
- Técnicas de relajación, distracción y sujeción del niño (para minimizar el dolor).
- Administración de múltiples inmunizaciones en el mismo acto vacunal.
- Incidencias durante la administración de las inmunizaciones: interrupción de la inmunización.
- Después de la inmunización
- Cuidados inmediatos; observación en la sala de espera para detectar posibles reacciones adversas inmediatas.
- Manejo de los efectos adversos leves y graves; farmacovigilancia.
2. Introducción
El acto de la inmunización (los preparativos, la vacunación en sí misma y los cuidados posteriores) es un elemento clave en las prácticas de inmunización para asegurar la mayor eficacia y seguridad de las inmunizaciones.
El acto de la inmunización se define como el conjunto de procesos, protocolos y técnicas que se aplican desde el momento en que se recibe a un usuario del sistema sanitario demandando una actuación en relación con las inmunizaciones, hasta el momento en que se ha completado esta actuación. Por tanto, no se ciñe de forma exclusiva al hecho de la administración del preparado de inmunización, sino que comprende una serie de procesos diferenciados como son, entre otros, la comprobación del documento de inumnizaciones, la anamnesis previa, la elección y preparación del producto biológico, la asepsia de la piel, la elección de vía y lugar de inyección, la correcta eliminación de residuos, la prevención de exposiciones ocupacionales accidentales, la prevención de eventos adversos, el registro de inmunizaciones, etc.
El propósito de este capítulo es describir los procedimientos y técnicas que componen el acto de la inmunización y que determinan el nivel de calidad del mismo.
Los preparativos incluyen: material y equipos necesarios; preparación para actuar en caso de reacción adversa inmediata, especialmente la anafiláctica; vigilancia de la cadena de frío; información y consentimiento, el cribado preinmunización (anamnesis) y el registro de las inmunizaciones a administrar.
La inmunización incluye: la preparación del material a usar, las inmunizaciones y el niño; posición y sujeción; vías de administración; administración de múltiples inmunizaciones en el mismo acto y la respuesta ante incidencias.
Los cuidados posteriores incluyen: los cuidados inmediatos; la vigilancia de efectos adversos y los registros de la inmunización y la adecuada eliminación de residuos.
3. Antes de la inmunización
Antes de iniciar el acto de la inmunización debemos identificar a quien se va a inmunizar, comprobar las inmunizaciones en los registros de su historia y confirmar que coinciden con los de su cartilla de inmunización. Posteriormente, si es necesario, debemos completar la información.
3.1. Preparación
Preparación de la medicación y del material para responder ante una posible reacción adversa inmediata, especialmente la anafiláctica (ver el capítulo 4).
Para la actuación ante una sospecha de anafilaxia y su diagnóstico diferencial, ver el capítulo 4.
Cadena de frío; almacenamiento y manipulación de las inmunizaciones
Ver el capítulo 6. Debe comprobarse que los requisitos exigidos para garantizar la conservación y manipulación de las inmunizaciones se han cumplido en tiempo y forma.
Debe existir y ser conocido un documento oficial de política y gestión de la cadena de frío en inmunizaciones del Sistema Nacional de Salud (SNS) o del servicio autonómico de salud correspondiente.
Listado de comprobación
Como mínimo debe comprobarse lo siguiente, previo a un acto vacunal:
- Neveras en perfecto estado de uso. Tanto las diseñadas para conservar medicamentos como las de tipo doméstico deben ser utilizadas exclusivamente para este fin.
- Responsables conocidos de la recepción y conservación de las inmunizaciones en cada turno de trabajo.
- Registro diario de temperaturas máximas y mínimas, dos veces al día (al comienzo y final de la jornada diaria), comprobando que las inmunizaciones se han mantenido entre +2 y +8 ºC y que ni las inmunizaciones ni los disolventes están congelados.
- Las inmunizaciones disponibles no están afectadas por medidas de cautela por incidentes previos de la cadena de frío (o en su caso seguir las indicaciones específicas dadas por los servicios de salud pública u otros responsables de su verificación tras los citados incidentes).
- Las inmunizaciones disponibles se encuentran en sus envases, cartonajes, etiquetas y prospectos originales.
- Las inmunizaciones con fecha de caducidad más temprana deberán estar dispuestas para ser utilizadas en primer lugar.
Las comprobaciones precedentes pueden llevarse a cabo una única vez al comienzo de la jornada de inmunización, excepto la comprobación de la temperatura que deberá efectuarse también al final de la jornada.
3.2. Información y consentimiento
Los padres deben:
- Recibir información completa y entendible (verbal u, opcionalmente, escrita) sobre las inmunizaciones que pueden recibir sus hijos, incluyendo a todas las inmunizaciones autorizadas e indicadas, estén o no financiadas en su comunidad autónoma; la información debe incluir los beneficios y riesgos de la inmunización, así como de la no inmunización, los efectos secundarios frecuentes o infrecuentes y cómo actuar ante ellos.
- Tener la oportunidad de expresar dudas y pedir información complementaria.
- Expresar verbalmente la aceptación de las inmunizaciones propuestas. Esto es exigible en todas y cada una de las inmunizaciones de un niño, no solo en el primer encuentro de inmunización.
Esta información deberá ofrecerse en cada acto de la inmunización.
Se entiende que una persona informada que acude expresamente a una consulta de inmunización y no expone objeciones acepta formalmente y consiente la intervención propuesta a los efectos legales aplicables al caso.
En el caso de los niños mayores (al menos los de 12 o más años), también deben recibir información (adaptada a su edad) y tener la oportunidad de expresar dudas y pedir aclaraciones. Cuando se trate de menores emancipados o mayores de 16 años, no cabe prestar el consentimiento por representación.
Si bien el consentimiento debe ser verbal, la enfermera debe dejar constancia escrita de lo antedicho en la historia clínica del paciente. Se propone una fórmula similar a: “El padre / La madre / Los padres / El (Los) tutor(es) legal(es) (y el chico -en su caso-) acepta/n la inmunización propuesta, tras recibir información y aclarar todas las dudas”. El caso de que sea un cuidador u otro familiar (como por ejemplo los abuelos), se debe dejar constancia de su relación con el menor.
Recursos de apoyo en la explicación de los beneficios de las inmunizaciones
Recursos donde encontrar información y documentos para ofrecer a los padres/niños y resolver sus dudas respecto a los beneficios de las inmunizaciones:
- Comité Asesor en Vacunas de la AEP.
- Información sobre inmunizaciones. MurciaSalud.
- CDC (en español):
- ECDC (en inglés): Immunisation and vaccines
- Australia. Commonly asked questions about vaccination (en inglés)
- CDC. Common Questions About Vaccines (en inglés)
Particularidades de los programas de inmunización en los centros escolares
En estos casos las recomendaciones relativas a este apartado son las siguientes:
- Debe aportarse a la familia y los pacientes información completa, veraz y entendible relativa a todas las inmunizaciones incluidas en el programa de inmunización, igual que en los apartados anteriores.
- Esta información debe ser principalmente escrita y debe contar con material instructivo realizado por el organismo o servicio regional de salud responsable del programa. Puede complementarse con información verbal, individual o en grupo.
- El consentimiento debe ser escrito con independencia de que los padres puedan decidir que se le administren todas o alguna de las inmunizaciones del programa escolar, o cancelarlo en cualquier momento posterior.
- El desarrollo y pormenores de estos aspectos se adaptarán a la normativa legal aplicable a cada caso.
3.3. Cribado preinmunización (anamnesis)
Detección de contraindicaciones y otras situaciones especiales. El objetivo es establecer si hay contraindicaciones absolutas o relativas (indicaciones para demorar la inmunización) y comprobar si han de administrarse otras inmunizaciones además de las previstas, y en su caso proponer un esquema de inmunización alternativo.
Listado de comprobación de posibles contraindicaciones absolutas o relativas
El cuestionario previo a cumplimentar por los padres antes de entrar a la consulta de inmunización se muestra en la tabla 5.1. Si se contestara "sí" a alguna de las preguntas, deberá aclararse, antes de proseguir, si la inmunización prevista debe llevarse a cabo o si se propone un esquema alternativo.
Tabla 5.1. Listado de comprobación de posibles contraindicaciones absolutas y relativas para la inmunización.
Descargar esta tabla en formato PDF en español (castellano), en inglés y en ucraniano.
| Pregunta | Sí | No | ? | |
| 1 | ¿El niño está enfermo hoy? | |||
| 2 | ¿Es alérgico a algún medicamento, alimento, inmunización o al látex? | |||
| 3 | ¿Ha tenido antes una reacción importante a alguna inmunización? | |||
| 4 | ¿Ha recibido alguna inmunización en el mes anterior? | |||
| 5 | ¿Tiene alguna enfermedad crónica? (diabetes, asma, del corazón, de la coagulación de la sangre, gastrointestinal, etc.) ¿Tiene algún defecto de la inmunidad congénito o adquirido, o es un lactante hijo de madre que tomó tratamiento inmunosupresor durante el embarazo y/o lactancia? | |||
| 6 | ¿Ha tenido convulsiones, algún problema cerebral o el síndrome de Guillain-Barré (SGB) con anterioridad? | |||
| 7 | ¿Tiene leucemia, cáncer o alguna otra enfermedad que afecte a la inmunidad? | |||
| ¿Ha recibido corticoides, medicamentos anticancerosos o radioterapia en los últimos 3 meses? | ||||
| 8 | ¿Ha recibido inyecciones de inmunoglobulinas o transfusiones de sangre u otros derivados de la misma, en el último año? | |||
| 9 | ¿Convive con personas de edad avanzada o alguna persona con cáncer, trasplantes o alguna otra circunstancia que afecta a la inmunidad? | |||
| 10 | En el caso de tratarse de una adolescente: ¿está embarazada o existe la posibilidad de que se quede embarazada en las próximas 4 semanas? |
Modificado de Inmmunization Action Coalition.Screening Checklist for Contraindications to Vaccines for Children and Teens.
En la web de Murcia Salud pueden encontrarse versiones descargables de un cuestionario similar al precedente, en varios idiomas.
En la tabla 5.2 se muestran las acciones que se recomienda llevar a cabo, en respuesta a las cuestiones planteadas en el listado de comprobación (tabla 5.1).
Tabla 5.2. Respuestas y acciones recomendadas a las cuestiones planteadas en el cribado preinmunización.
| Situaciones y acciones propuestas | Observaciones | |
| 1 | Infección aguda leve (respiratoria, gastrointestinal, etc.) con fiebre menor de 38.ºC - Vacunar sin problemas |
No existen evidencias de que una infección aguda leve reduzca la efectividad o aumente los efectos adversos de las inmunizaciones Tratamiento antibiótico: no contraindica la inmunización |
| 1 | Enfermedad aguda moderada o grave (o fiebre ≥38 ºC): - Demorar la inmunización hasta la recuperación |
Para evitar los efectos secundarios de la inmunización y para evitar confundir éstos y los síntomas de la enfermedad |
| 2 | Antecedentes de anafilaxia a alguna inmunización previa: - Inmunización implicada contraindicada |
Contraindicación absoluta de la inmunización implicada |
| 2 | Antecedentes de anafilaxia al huevo: - Vacuna frente a la fiebre amarilla: contraindicada - Vacuna antigripal: vacunar en un centro sanitario preparado* - Vacuna SRP: vacunar en el centro de salud |
* Se considera que los pacientes con alergia grave al huevo pueden ser inmunizados en centros sanitarios con experiencia en el reconocimiento y tratamiento de reacciones alérgicas graves. Actualmente se recomienda que las personas con reacciones graves tras la toma de huevo, como angioedema, dificultad respiratoria o síntomas que hayan requerido adrenalina, pueden ser inmunizadas con cualquiera de las inmunizaciones disponibles, pero deberán ser inmunizadas en centros sanitarios no necesariamente hospitalarios, con medios y preparación para atender eventuales reacciones graves |
| 2 | Antecedentes de anafilaxia a la gelatina: - Vacunas Fluenz, M-M-RVaxpro, ProQuad, Varivax y Vivotif: contraindicadas |
|
| 2 | Antecedentes de reacciones no anafilácticas al huevo: - Vacuna SRP: vacunar sin problemas - Vacuna antigripal: vacunar sin problemas |
|
| 2 | Antecedentes de reacciones alérgicas a antibióticos: - Consultar la tabla de componentes de las inmunizaciones |
Si la inmunización contiene el antibiótico que ha producido previamente la reacción anafiláctica, contraindicación absoluta |
| 3 | Encefalopatía aparecida en los 7 días siguientes a la administración de la vacuna DTPa o Tdpa: - Evitar el componente tosferina en inmunizaciones ulteriores |
Contraindicación absoluta |
| 3 | Episodios de hipotonía-hiporreactividad (también puede producirse con otras inmunizaciones), llanto inconsolable prolongado, o fiebre ≥ 40,5 ºC en las 48 horas siguientes o convulsiones en las 72 horas siguientes a una vacuna DTPa: - Es una precaución, pero no contraindica el componente tosferina (u otras inmunizaciones) en inmunizaciones ulteriores |
Las reacciones cutáneas no contraindican las dosis siguientes |
| 3 | Antecedente de reacción de hipersensibilidad tipo Arthus después de una dosis previa de vacuna con toxoide diftérico o toxoide tetánico: - Es una precaución, pero no contraindicación en inmunizaciones ulteriores con dicho componente |
Si hay que administrar más dosis de esas vacunas, deben aplazarse hasta que hayan transcurrido, al menos, 10 años |
| 4 | Las vacunas vivas atenuadas parenterales (SRP, varicela, tetravírica, BCG, fiebre amarilla) o se administran simultáneamente o se separan con un intervalo de 4 semanas | Por la posibilidad de interferencia en la respuesta a alguna de las vacunas; incluso la vacuna SRP y la de la fiebre amarilla no se recomienda administrarlas el mismo día y han de separarse siempre, al menos, 4 semanas |
| 5 | Trastornos de la coagulación: - Vía IM con compresión, sin masaje, en los trastornos leves - Valorar usar la vía SC como alternativa a la vía IM, si está autorizada |
Valorar la inmunización en unidades hospitalarias específicas |
| 5 | Enfermedades crónicas: - Vacunas no sistemáticas indicadas: antigripal, hepatitis A - Vacunas inactivadas: indicadas - Vacunas atenuadas: posible contraindicación si la patología de base o su tratamiento implican inmunodeficiencia relevante |
Los pacientes con enfermedades crónicas graves tienen mayor riesgo de morbilidad por las infecciones inmunoprevenibles, pero pueden responder de forma subóptima a algunas inmunizaciones |
| 5 | Antecedentes de trombocitopenia o púrpura trombopénica: - Valorar beneficio/riesgo para la vacunación triple vírica |
|
| 5 | Historia previa de invaginación intestinal, malformación congénita intestinal que pueda predisponer a invaginación, inmunodeficiencia combinada grave (IDCG), inmunosupresión, o hijo de madre que recibió tratamiento durante la gestación o en la lactancia con anticuerpos monoclonales y otros inmunosupresores (ver capítulo 14): - Vacuna antirrotavirus: contraindicada |
Una enfermedad gastrointestinal crónica o la inmunodeficiencia distinta de la IDCG, son precauciones, pero no contraindicaciones. La espina bífida o la extrofia vesical son precauciones para la vacuna RV1, pero no para la vacuna RV5, según ficha técnica. |
| 6 | Trastorno neurológico progresivo, incluidos espasmos infantiles, epilepsia no controlada y encefalopatía progresiva: - Son precauciones para DTPa y Tdpa. Se vacunará al cesar la progresión o la inestabilidad |
No se incluyen las crisis febriles, otras condiciones neurológicas estables y los antecedentes familiares de epilepsia o convulsiones |
| 6 | Antecedentes de síndrome de Guillain-Barré: - Valorar riesgos/beneficios de las vacunas antigripal y antitetánica, si alguna de ellas se administró en las 6 semanas previas al SGB |
La vacunación antigripal y antitetánica pueden incrementar el riesgo de recurrencia del síndrome de Guillain-Barré |
| 6 | Paciente esplenectomizado o con asplenia funcional: - Comprobar la inmunización correcta frente al neumococo, meningococos y Haemophilus influenzae tipo b |
Las vacunas frente a estos microorganismos están indicadas por ser grupos de riesgo |
| 7 | Cáncer u otras patologías que por sí mismas o por los tratamientos que reciben producen inmunosupresión: - Consultar los capítulos correspondientes a cada entidad |
La efectividad y la seguridad de las inmunizaciones pueden estar comprometidas en pacientes con estas condiciones, por lo que hay que individualizar. En general las vacunas inactivadas se consideran seguras. Las vacunas atenuadas pueden estar contraindicadas si hay inmunosupresión, aunque con excepciones |
| 7 | Corticoides sistémicos: - Dosis inferiores a 2 mg/kg/día y durante menos de 2 semanas no contraindican la inmunización. Dosis mayores justifican posponer la inmunización hasta 1 mes después de finalizar el tratamiento |
|
| 8 | Sangre completa o derivados: - Demorar la vacunación (SRP, varicela, tetravírica). Consultar capítulo 2 y capítulo 45 |
|
| 8 | Inmunoglobulinas IM/IV: - Demorar la vacunación (SRP, varicela, tetravírica). Consultar capítulo 2 y capítulo 45 |
|
| 9 | Los convivientes de los pacientes, con alguno de los trastornos citados en esta tabla, deben recibir todas las inmunizaciones indicadas, si no las han recibido con anterioridad, incluyendo las de virus atenuados, así como vacunación anual antigripal | |
| 10 | La concepción debe demorarse, al menos, 4 semanas tras la administración de una vacuna de bacterias o virus atenuados En mujeres ya embarazadas, las vacunas de virus o bacterias atenuadas deben demorarse hasta después del parto (salvo que el riesgo de la infección supere el de la vacuna, como en la fiebre amarilla) |
En general, la administración de vacunas inactivadas, cuando están indicadas, se considera segura Muy recomendada la vacunación antigripal y la de la covid en cualquier trimestre del embarazo y la vacunación Tdpa a partir de la semana 27 |
Contraindicaciones permanentes de las inmunizaciones
- Una reacción alérgica anafiláctica a una dosis previa de una inmunización o a algún componente de la misma es una contraindicación permanente para volver a administrar dicha inmunización o cualquier otra inmunización que contenga dicho componente. La alergia al huevo, incluidas las reacciones anafilácticas, es una contraindicación para la vacuna de la fiebre amarilla, pero no para la vacuna triple vírica o tetravírica, ni para las vacunas frente a la gripe.
- La presencia de una encefalopatía de etiología desconocida aparecida en los 7 días siguientes a la administración de una vacuna con componente frente a la tosferina contraindica la administración de dosis posteriores de vacunas que contengan dicho componente.
Ver el capítulo 3.
Contraindicaciones temporales de las inmunizaciones
- El embarazo y la inmunodepresión o inmunosupresión son los dos ejemplos más comunes de contraindicación temporal, únicamente para las vacunas víricas o bacterianas atenuadas.
- Las contraindicaciones temporales permiten la administración de una vacuna una vez resuelta la causa.
Ver el capítulo 3.
Precauciones o limitaciones de las inmunizaciones
- Son situaciones en las que la administración de una inmunización condiciona un mayor riesgo de presentar un efecto adverso o bien que la respuesta inmunitaria a la vacuna pueda ser insuficiente y no permita obtener una adecuada protección.
- Una precaución indica que debe valorarse el cociente riesgo/beneficio antes de decidir la administración de la inmunización en cuestión. En determinadas circunstancias en las que el beneficio es superior al riesgo (p. e. situación de epidemia) la inmunización puede administrarse.
Ver el capítulo 3.
Falsas contraindicaciones de las inmunizaciones
- Es muy importante conocer cuáles son las falsas contraindicaciones de las inmunizaciones, para evitar oportunidades perdidas; porque no solamente conllevan retrasos innecesarios para la adecuada protección, sino que además favorecen la propagación en la sociedad de creencias erróneas con relación a las situaciones en las que se puede o no se puede inmunizar.
- Existe una larga lista de circunstancias consideradas contraindicaciones sin serlo
Ver el capítulo 3.
3.4. Revisión de la historia de inmunización e inmunizaciones de rescate
Ver el capítulo 11.
Todos los encuentros sanitarios deben ser aprovechados para valorar el estado de inmunización del individuo, proponer y, si es posible, llevar a cabo en el mismo acto las actualizaciones que sean necesarias. No desaprovechar oportunidades de inmunización es especialmente importante en los pacientes pertenecientes a grupos poblacionales no estables o con dificultades para asegurar los contactos de seguimiento con el sistema sanitario.
El objetivo es proveer la protección óptima (según la edad y el calendario de vacunación oficial vigente) en el menor tiempo posible; para ello se recurrirá a pautas aceleradas según la edad del paciente.
La revisión previa del calendario de inmunización también puede evitar la administración de dosis innecesarias al haber sido puestas con anterioridad.
Ver:
- Número de dosis de cada vacuna necesarias según la edad (ver el capítulo 11).
- Intervalos de tiempo mínimos entre dosis de la misma vacuna (ver el capítulo 11).
- Edad mínima de comienzo de las inmunizaciones (ver el capítulo 11).
- Propuestas de aplicación práctica de las inmunizaciones según la edad (ver el capítulo 11).
- Recomendaciones para la administración de múltiples inmunizaciones de forma simultánea (ver más adelante).
3.5. Registros
Historia clínica
Los registros deben estar informatizados. Las aplicaciones informáticas deben permitir el registro exhaustivo y automatizado de datos de los pacientes y de las inmunizaciones, contener sistemas de alerta de situaciones anómalas (calendarios no cumplidos, contraindicaciones absolutas conocidas, etc.) y permitir la explotación de la información almacenada por parte de los propios profesionales y los servicios de salud pública. Sería importante que se pudiera disponer, en los centros de inmunización, de pistolas de lectura de los códigos de barras de las vacunas que se administren, para la incorporación automática de los datos de identificación de la inmunización a la historia del paciente, ganando en fiabilidad por el registro directo sin errores y la trazabilidad que posibilita en caso de problemas de seguridad.
También sería deseable la creación de una base de datos en Internet de los registros individuales de inmunización de todos los españoles, alimentados tanto desde la asistencia sanitaria pública como la privada y que pudiera ser consultada desde cualquier comunidad o ciudad autónoma.
Cartilla de inmunización
Debe consignarse: fecha, inmunización/es administrada/s, fabricantes y lotes de las mismas, y la identificación del centro y profesional.
3.6. Medidas para evitar errores en la administración de inmunizaciones
En el curso de la utilización de las inmunizaciones pueden producirse errores, tal y como se ha podido observar en distintos sistemas de notificación. Según la OMS estos errores son frecuentes y aunque muchas veces no tienen consecuencias inmediatas, pueden reducir la eficacia de la inmunización y dejar a los pacientes sin protección frente a enfermedades infecciosas graves.
Tipos de errores. Causas y factores asociados más frecuentes
- Inmunización o intervalo de administración incorrectos según el calendario de inmunización o pauta de vacunación
- Inmunización o dosis incorrectas para el paciente por su edad o características
- Inmunización contraindicada
- Inmunización errónea
- Errores en la preparación
- Errores en el registro
- Vía de administración equivocada
- Persona equivocada
- Inmunización caducada
Recomendaciones
Diversos organismos dedicados a la seguridad de medicamentos han realizado recomendaciones para prevenir los errores asociados a la utilización de las inmunizaciones.
Estas recomendaciones se han dirigido, por una parte, a los laboratorios fabricantes y a las agencias reguladoras con indicaciones para mejorar la seguridad del envasado, etiquetado y denominación, de forma que sea posible diferenciar claramente las inmunizaciones y evitar errores en su preparación. Por otra parte, las recomendaciones se han dirigido a centros y profesionales sanitarios que manejan las inmunizaciones, con actuaciones orientadas a mejorar la práctica de la inmunización.
Estas prácticas se centran realizar una completa verificación antes de la administración, que asegure el cumplimento de las “7C” (ce de “correcto”):
- 1C. Paciente correcto: comprobar que nombre, apellidos y fecha de nacimiento se corresponden con los datos de su historia clínica
- 2C. Edad correcta: comprobar que tiene la edad adecuada para la inmunización a administrar
- 3C. Inmunización correcta: comprobar que la inmunización a administrar es la que le corresponde según el motivo de inmunización
- 4C. Dosis correcta: comprobar que la dosis a administrar es la que le corresponde según su historia de inmunización
- 5C. Vía de administración correcta: comprobar que utilizamos la vía de administración que corresponde a esa inmunización
- 6C. Condiciones correctas: comprobar que la inmunización se encuentra en perfectas condiciones para su administración y su almacenamiento
- 7C. Registro correcto: comprobar que el registro en su cartilla de inmunización y en la historia clínica es el adecuado, antes y después del acto de la inmunización. Algunas comunidades autónomas aconsejan en sus protocolos de inmunización, como rutina de buena práctica, proceder al registro de la inmunización antes de la administración de las inmunizaciones y no después, como medida de seguridad para prevenir errores
4. Inmunización
4.1. Protección de la enfermera que inmuniza
- Seguir los protocolos disponibles en cuanto a la seguridad de los profesionales en el uso y manipulación de objetos punzantes como jeringas y agujas. Siempre se deben utilizar agujas con mecanismos de bioseguridad.
- Han de tomarse todas las precauciones necesarias para evitar el contacto con sangre o fluidos.
- Se debe hacer una adecuada higiene de manos antes y después de cada acto de lainmunización.
- No es necesario usar guantes para la aplicación de inmunizaciones con las siguientes excepciones:
- Riesgo de entrar en contacto con sangre, mucosas o fluidos corporales del sujeto a inmunizar (como por ejemplo con la administración de la vacuna oral frente al rotavirus o la vacuna antigripal intranasal).
- Que la persona que administre la inmunización tenga heridas abiertas en las manos.
- Si el protocolo del servicio regional de salud o del servicio de prevención de riesgos laborales así lo contempla.
- Si el profesional lo prefiere (en este caso es importante recordar que se ha de cambiar los guantes en cada acto de inmunización).
- No se deben utilizar guantes cuando, además de ser innecesarios, supongan una fuente de diseminación de microorganismos y un riesgo de transmisión de infecciones nosocomiales (se desaconseja especialmente el uso del doble guante).
- En caso de exposición por pinchazo o contacto sobre piel no intacta o mucosas con sangre o fluidos, se deben seguir las indicaciones de los protocolos relativos a esta incidencia, específicos del servicio regional de salud o centro de trabajo correspondiente. Estos protocolos deben ser conocidos por todos los profesionales sanitarios y revisados de forma periódica.
- Los profesionales implicados directamente en la inmunización deben estar inmunizados correctamente o haberse comprobado su inmunización previa.
4.2. Material y equipo necesario
- Contenedor de desechos cortantes/punzantes y materiales biológicos.
- Inmunizaciones y disolventes si la reconstitución previa es necesaria (en este caso han de ser los correspondientes a cada inmunización). Es muy importante que si hay alguna duda, se consulte la ficha técnica o prospecto del producto a administrar, para evitar errores.
- Jeringas de 2 ml (a menos que la inmunización se presente precargada).
- Para las inmunizaciones a reconstituir se deben utilizar agujas de carga (sin filo).

- Agujas para la administración de la inmunización, según las indicaciones de la Tabla 5.3.
- Las inmunizacióones de administración parenteral deben inyectarse en el lugar donde mayor es la inmunogenicidad y menor el riesgo de producir una lesión local en vasos, nervios o tejidos. Para ello, debe elegirse la aguja de calibre y longitud adecuados. El tipo de aguja depende de la vía, el lugar anatómico y la técnica de administración elegida. También hay que tener en cuenta la edad y la masa muscular de la persona a inmunizar. El calibre o diámetro exterior de la aguja se expresa en gauges (G) o milímetros (mm). Cuanto mayor es el número de G, menor será el diámetro (menos mm). La longitud se expresa en mm.
- Se recomienda para la administración de la inmunización el uso de agujas con mecanismos de seguridad para evitar las punciones accidentales del profesional al inmunizar. En todo caso, tanto jeringas como agujas han de ser material estéril y de un solo uso.
- En las inmunizacióones precargadas solamente es necesario colocar la aguja de bioseguridad adecuada y agitar.
- Agua estéril (o suero salino fisiológico), algodón y apósito adhesivo hipoalergénico.
También es imprescindible contar con los fármacos y equipos necesarios para atender posibles reacciones adversas inmediatas, especialmente la anafiláctica (ver el capítulo 4).
Tabla 5.3. Administración de inmunizaciones; vía, lugar anatómico y tipos de agujas.
| Vía (ángulo) | Niños: edad y tamaño | Lugar anatómico | Aguja | ||
| Calibre (color) | Longitud* | ||||
| IM (90º) |
Lactantes muy pequeños, prematuros | Músculo vasto externo del muslo | 25 G (naranja) | 16 mm | |
| Lactantes, niños y adolescentes | < 12 meses | Músculo vasto externo del muslo | 25 G (naranja) | 25 mm | |
| 1-2 años | Músculo vasto externo del muslo# | 25 G (naranja) | 25-32 mm | ||
| Deltoides | 25 G (naranja) | 16-25 mm | |||
| ≥ 3 años | Deltoides# | 25 G (naranja) 23 G (azul) | |||
| Músculo vasto externo del muslo | 25 G (naranja) 23 G (azul) | 25-32 mm | |||
| Niños/adolescentes muy grandes u obesos | Deltoides | 23 G (azul) 21 G (verde) |
25-40 mm | ||
| SC (45º) | Lactantes, niños y adolescentes | < 12 meses | Muslo§ | 25 G (naranja) | 16 mm |
| ≥ 12 meses | Músculo tríceps del brazo (cara externa/posterior) o deltoides | 25 G (naranja) 23 G (azul) | |||
| ID (15º) | Cualquier edad/peso | BCG: cara externa superior del brazo (en la región superior de la inserción distal del músculo deltoides) o en la cara externa del muslo. Tuberculina: cara ventral del antebrazo |
27 G (gris) | 13 mm | |
G: gauge (calibre, diámetro exterior de la aguja); 21 G (verde): 0,8 mm; 23 G (azul): 0,6 mm; 25 G (naranja): 0,5 mm; 27 G (gris): 0,4 mm (las normas ISO marcan un escalado no continuo; las medidas indicadas son aproximadas). El color del cono indica el calibre y no la longitud.
ID: vía intradérmica. IM: vía intramuscular. SC: vía subcutánea.
* Las agujas más largas causan reacciones locales de menor intensidad en comparación con las más cortas.
# Lugar recomendado (dependiendo de la masa muscular a los 1-2 años).
§Cara anterior o anterolateral externa.
4.3. Preparando la vacunación
- Higiene de manos con agua y jabón o solución hidroalcohólica (también al finalizar la inmunización.
- Colocarse los guantes en los casos en que sean necesarios (ver apartado 4.1).
- Comprobar las inmunizaciones que han de administrarse; revisar los antecedentes y registros vacunales del niño a inmunizar.
- Conocer las especificaciones de la ficha técnica de la/s inmunización/es a administrar.
- Asegurar que se elige la/s inmunización/es adecuada/s (comprobar el nombre comercial y su composición) de la nevera (cuidado con las inmunizaciones de un mismo fabricante, porque sus envases son muy similares). Mantener esta abierta solo el tiempo imprescindible.
- Las inmunizaciones a administrar parenteralmente deben dejarse atemperar durante 5-10 minutos antes de su administración o atemperarla entre las manos.
- Comprobar la fecha de caducidad de la inmunización, así como el aspecto y color de la misma: agitar levemente para verificar que no hay precipitados ni partículas en suspensión. Repetir la comprobación con el disolvente, cuando haya que usarlo.
- Reconstitución de la inmunización, cuando sea el caso.
- Mantener en el cartonaje o envase original, hasta el momento de su administración.
4.4. Vía de administración
La vía a utilizar viene determinada por la inmunogenicidad y la reactogenicidad de cada inmunización. Así, por ejemplo, la administración de una vacuna inactivada que contiene un adyuvante tiene que ser por vía intramuscular, ya que si se administra por vía subcutánea o intradérmica puede causar irritación local, inflamación, endurecimiento y formación de granulomas. En la ficha técnica se muestra la recomendación para cada inmunización.
Ver las vías de administración en la figura 5.1 y una relación de las inmunizaciones disponibles en España según las vías de administración en la tabla 5.4.
Figura 5.1. Vías de administración

IM: intramuscular (90º), SC: subcutánea (45º) e ID: intradérmica (15º)
Tabla 5.4. Vías de administración de las inmunizaciones actuales.
| Inmunizaciones sistemáticas | ||||
| IM | IM o SC* | Oral | ID | IN |
|
DTPa-VPI: Infanrix IPV, Tetraxim |
Gripe: Efluelda, Influvac, Vaxigrip Hib: Hiberix Neumococo: Pneumovax-23 Td: Diftavax Triple Vírica: Priorix, M-M-R-vaxpro Varicela: Varivax, Varilrix Tetravírica: ProQuad |
Rotavirus: Rotarix |
Gripe: Fluenz | |
| Inmunizaciones no sistemáticas | ||||
| IM | IM o SC* | Oral | ID | IN |
|
Chikunguña: IXCHIQ |
Dengue**: Dengvaxia, Qdenga |
Cólera: Dukoral, Vaxchora Fiebre tifoidea: Vivotif |
TBC: Vacuna BCG | |
ID: vía intradérmica. IM: vía intramuscular. IN: intranasal. SC: vía subcutánea. TBC: tuberculosis.
*: subcutánea profunda. De preferencia en las vacunas atenuadas parenterales
**: sólo vía subcutánea profunda.
# Aunque no se recoge en ficha técnica, la vía intradérmica tienen una eficacia equivalente o mejor a la vía intramuscular (ver capítulo 34).
Ninguna inmunización debe administrarse por vía intravenosa.
En el apartado 4.8 se refleja lo que se debe realizar cuando hay una equivocación de la vía por la que se debe administrar la inmunización.
4.5. Inyección
Recomendaciones generales
- Si se usan inmunizaciones contenidas en un envase multidosis debe extraerse cada dosis con una aguja nueva y cambiarse esta para su inyección en el niño. Una jeringa y aguja distinta para cada inyección. Limpiar/desinfectar el tapón cada vez
- No es necesario extraer posibles pequeñas burbujas de aire presentes en la aguja o en el vial
- La reconstitución de las inmunizaciones ha de hacerse inmediatamente antes de su administración
- Precargar y etiquetar las jeringas según el contenido (por ej. introduciéndola en el cartonaje original de cada inmunización)
- No mezclar distintas inmunizaciones en la misma jeringa (salvo las vacunas combinadas que son fabricadas y suministradas de esta forma)
- No mezclar anestésicos locales con las inmunizaciones
- Usar únicamente el disolvente provisto por el fabricante para cada inmunización; no añadir agua estéril o suero salino fisiológico
- Antes de inyectar, comprobar que disolvente e inmunización se han disuelto bien (agitar suavemente)
- Eliminar inmediatamente el conjunto jeringa-aguja (sin separarlos) en un contenedor de residuos biopeligrosos. Nunca se debe reencapuchar la aguja, sino activar el mecanismo de protección de la aguja de bioseguridad
Preparación
Métodos para aliviar el dolor y técnicas de relajación y distracción del niño:
-
Aliviar el dolor y el estrés asociado a las inmunizaciones debe ser parte obligada de la práctica cotidiana. A continuación se muestran un conjunto de recomendaciones, en general, sencillas de llevar a cabo, que han demostrado capacidad para aliviar el dolor y el estrés en los niños cuando son inmunizados:
- Amamantamiento, en lactantes (recomendación fuerte a favor)
- Uso de soluciones azucaradas (glucosa, sacarosa), en lactantes, si no es posible la lactancia materna (recomendación fuerte a favor)
- Anestésicos tópicos en todas las edades; requiere un tiempo para actuar, coste adicional (recomendación fuerte a favor)
- Utilizar marcas de vacuna menos dolorosas, si existen (recomendación fuerte a favor)
- Evitar la posición supina, en menores de 3 años (recomendación fuerte a favor)
- Inyectar rápido sin aspirar, en todas las edades (recomendación fuerte a favor)
- Aplicar la inmunización más dolorosa la última, en todas las edades (recomendación débil a favor)
- Asegurar la técnica correcta de la inyección IM, en todas las edades (recomendación consenso de los autores)
- Si se requiere inyección múltiple, aplicar las inmunizaciones simultáneamente, en lactantes; requiere disponer de más de un profesional (recomendación débil a favor)
- Frotar la inmunización entre las manos antes de la administración, en cualquier edad (recomendación consenso de los autores)
- Elegir la zona de punción adecuada, en todas las edades (recomendación débil a favor)
- Elegir agujas largas, en todas las edades (recomendación débil a favor)
- Utilizar maniobras de distracción, ejercicios respiratorios, cuentos, juguetes, etc., niños de 2-12 años (recomendación fuerte a favor)
- Utilizar música sin necesidad de auriculares, en adolescentes (recomendación débil a favor)
- Acariciar o frotar la piel próxima al punto de punción antes y durante la inyección de la inmunización, en niños mayores de 4 años (recomendación débil a favor). No frotar después porque puede aumentar la reactogenicidad
- Preparar la inmunización fuera de la vista del niño (consenso de los autores)
- Educación del personal sanitario, de los padres y del paciente (recomendación fuerte a favor)
Tomado de: García Sánchez N, Merino Moína M, García Vera C, Lacarta García I, Carbonell Muñoz L, Pina Marques B y cols. Alivio del dolor y el estrés al vacunar. Síntesis de la evidencia. Recomendaciones del Comité Asesor de Vacunas de la AEP. Rev Pediatr Aten Primaria. 2015;17:317-27.
Mas información en: Forcada Segarra, JA. Garcés-Sánchez, M. ¿Podemos aliviar el dolor al vacunar? Madrid: Undergraf; 2019.
Otros dispositivos aparecidos más recientemente son:
• Dispositivo de goma flexible en forma de “U” que utiliza una serie de puntos de contacto de punta roma alrededor del área de inyección, para saturar momentáneamente las señales sensoriales
• Dispositivo de vibración con gel de frío asociado
Técnica de inyección
- Higiene de manos con agua y jabón o solución hidroalcohólica (también al finalizar la vacunación).
- Colocarse los guantes en los casos en que sean necesarios (ver apartado 4.1).
- Elegir una zona de piel intacta y sin lesiones. No aplicar en lugares donde exista inflamación, dolor, anestesia ni vasos sanguíneos visibles; limpieza con gasa o algodón empapada con agua destilada o suero fisiológico y dejar secar. No utilizar alcohol, pues podría inactivar las vacunas vivas.
- No se considera necesario hacer un aspirado previo a la inyección (ya que los vasos en los lugares recomendados no son del tamaño suficiente como para introducir la aguja en ellos), pero si se hace y se comprueba contenido hemático, debe retirarse y repetir la inyección.
- Al terminar la inyección, retirar rápidamente la aguja y presionar ligeramente la zona de la punción con un algodón. No se debe realizar masaje sobre la zona.
- Técnica de inyección intramuscular (IM) (Figura 5.1):
- Debe procurarse la relajación de la musculatura en la que se vaya a inyectar.
- Para la administración intramuscular se debe introducir la aguja en un ángulo de 90º respecto a la piel.
- Agujas de 25 mm de longitud en la mayoría de los casos (tabla 5.3). Si se usan agujas más cortas se corre el riesgo de administrar el producto realmente a nivel subcutáneo, lo cual incrementa el riesgo de efectos adversos locales (más dolor, más reactogenicidad).
- Se recomiendan dos tipos de técnicas:
- Técnica del aplanado: consiste en aplanar la piel y el tejido celular subcutáneo en el lugar de la inyección mediante un movimiento de separación entre pulgar e índice, al tiempo que se presiona sobre la masa muscular. Es la técnica recomendada por la Organización Mundial de la Salud (OMS).
- Técnica del pellizco: consiste en coger el músculo entre los dedos índice y pulgar de la mano libre.
- La inyección con aguja de calibre normal debe ser rápida; si se usan agujas de menor calibre, la inyección debe ser menos rápida (unos 5 segundos) para evitar un trauma añadido al tejido muscular.
- En el siguiente enlace australiano encontrará información de interés para evitar la lesión del hombro relacionada con la administración de la inmunización mediante una correcta técnica de inyección.


Imágenes tomadas del Australian Immunisation Handbook
- Técnica de inyección subcutánea (SC) (Figura 5.1):
- Agujas de 16 mm de longitud (tabla 5.3).
- Se toma un pellizco de piel y tejido subcutáneo entre índice y pulgar intentado separar la piel y el tejido celular subcutáneo del músculo. Pinchar con un ángulo de 45º. Soltar el pellizco e inyectar lentamente.
- Técnica de inyección intradérmica (ID) (Figura 5.1)
- Agujas de 13 mm de longitud (tabla 5.3).
- Este tipo de inyección requiere entrenamiento especial. Estirar la piel de la zona a pinchar. El bisel de la aguja debe orientarse hacia arriba y penetrar en la piel con la jeringa paralela a la piel (ángulo de unos 15º). Cuando el bisel desaparece, relajar la piel e inyectar. Debe formarse una pápula (y a veces una pequeña gota de sangre). Esperar unos segundos, retirar lentamente la aguja. La pápula desaparecerá en 10-30 minutos.
Lugar de inyección
- Lugar de inyección vía IM
La elección del lugar de inyección depende básicamente de la edad (y tamaño) del niño (tabla 5.3). Las dos localizaciones anatómicas preferidas son la cara anterolateral externa del muslo (tercio medio del músculo vasto externo o lateral; figura 5.2) y el hombro (músculo deltoides; figura 5.3). La identificación de estos lugares de inyección requiere entrenamiento específico. Los lugares recomendados según la edad son:
Lactantes menores de 12 meses de edad:
El lugar de inyección recomendado es la cara anterolateral externa del muslo (figura 5.2).
No se recomienda el deltoides.
Lactantes de 1-2 años (dependiendo de la masa muscular):
El lugar de inyección recomendado es la cara anterolateral externa del muslo (figura 5.2).
El deltoides es una alternativa.
Niños de 3 años o más y adolescentes:
El lugar de inyección recomendado es el deltoides (figura 5.3).
La cara anterolateral externa del muslo es una alternativa.
Adolescentes muy grandes y obesos: el lugar recomendado es el deltoides (figura 5.3).
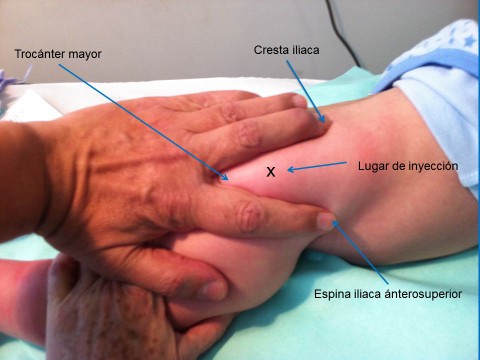
La región glútea-ventral es una alternativa cuando no pueden usarse los lugares recomendados (por ej. en un lactante con escayolas en ambas extremidades inferiores) siempre que la enfermera esté entrenada para identificar la zona recomendada. El lugar recomendado es el centro de un triángulo formado por la espina iliaca anterosuperior, la cresta iliaca y el borde superior del trocánter mayor (figura 5.4). Solo debe ser usada en casos excepcionales y siempre que no esté contraindicada en la ficha técnica de la inmunización.
Figura 5.2. Lugares de inyección IM: cara anterolateral externa del muslo (músculo vasto externo o lateral) (zona externa del tercio medio del muslo).
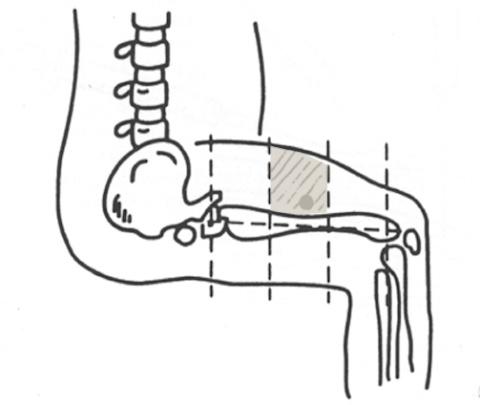
Figura 5.3. Lugares de inyección IM: músculo deltoides.
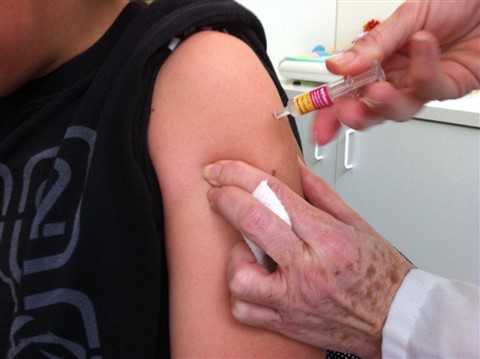
Figura 5.4. Lugares de inyección alternativos: región glúteo-ventral. X: lugar de inyección. El lugar recomendado es el centro de un triángulo formado por la espina iliaca ánterosuperior, la cresta iliaca y el borde superior del trocánter mayor.
- Lugar de inyección de la vía SC
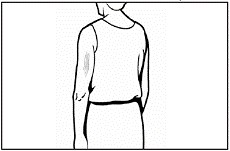
Las inyecciones SC pueden realizarse en la cara anterolateral externa del muslo (músculo vasto externo; figura 5.2) y sobre la cara dorsal del tríceps del brazo (figura 5.5) o en deltoides. En los lactantes y niños pequeños en las tres localizaciones y en los niños mayores y adolescentes en el brazo. Tomar un pellizco e insertar la aguja con un ángulo de 45º para evitar llegar al músculo.
Figura 5.5. Inyección subcutánea en la cara externa/posterior del tríceps del brazo.
Tomado de: Centers for Disease Control and Prevention. General Recommendations on Immunization. Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR. 2011;60(RR 02):51.
- Lugar de inyección de la vía ID
Las inyecciones ID pueden realizarse sobre la cara ventral del antebrazo (tuberculina) y en la cara externa superior del brazo (en la región superior de la inserción distal del músculo deltoides) o en la cara externa del muslo (BCG).
Posición y sujeción del niño
Es importante que los lactantes y los niños no se muevan, aunque es recomendable también evitar la sujeción excesiva, ya que pueden incrementar el miedo y la tensión muscular. Pueden usarse una amplia variedad de posiciones y formas de sujeción. Por ejemplo:
Lactantes menores de 12 meses de edad:
En el regazo y abrazado por el adulto, para mostrar el muslo (figura 5.6).
En la mesa o camilla (aunque es preferible la posición erguida o en el regazo del adulto) (figura 5.7).
Lactantes mayores de 12 meses y niños:
En el regazo y abrazado por el adulto, para mostrar la región deltoidea (figura 5.8).
El niño sentado a horcajadas sobre el adulto, para mostrar la región deltoidea (figura 5.9).
Niños mayores y adolescentes:
El niño sentado, mostrando la región deltoidea (figura 5.10).
Figura 5.6. Posición y sujeción de lactantes y niños pequeños (1). El adulto sostiene al niño en su regazo sujetándolo como muestra la foto; el lactante muestra el muslo.

Figura 5.7. Posición y sujeción de lactantes en decúbito supino. El lactante es situado sobre una superficie dura y es sujetado por el adulto de la forma que se muestra en la foto. Estudios recientes recomiendan elegir la posición de sentados o recostados sobre el regazo de uno de los padres, ya que la posición de tumbados sobre la camilla parece resultar en una experiencia más dolorosa y estresante.
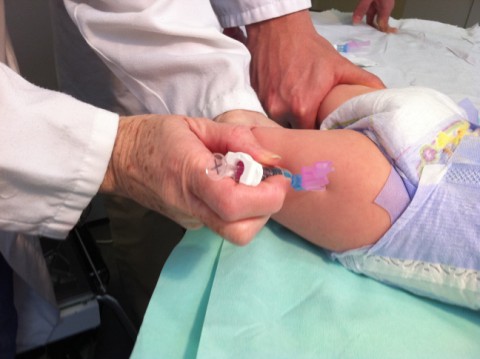
Figura 5.8. Posición y sujeción de lactantes mayores y niños pequeños (2). El adulto sostiene al niño en su regazo sujetándolo como muestra la foto; el lactante muestra la región deltoidea.
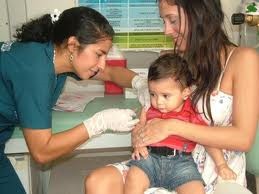
Figura 5.9. Posición y sujeción de lactantes mayores y niños pequeños (3). El niño sentado a horcajadas sobre el adulto, para mostrar la región deltoidea. El adulto sujeta la cabeza del niño y el brazo donde se va a vacunar.

Figura 5.10. Posición de niños mayores y adolescentes. El niño sentado sobre una superficie baja (silla) mostrando la región deltoidea.
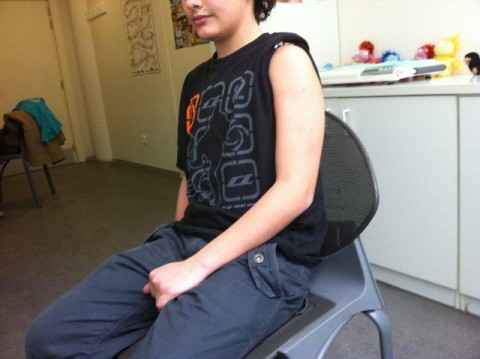
Administración de múltiples inmunizaciones en el mismo acto vacunal
- En estos casos asegurar una distancia mínima de 2,5 cm entre los lugares de punción (el ancho de un rollo de esparadrapo). Si es necesario, pueden administrarse 3 o 4 inyecciones IM en el mismo acto. En los lactantes y niños pequeños, pueden administrarse 1 o 2 inmunizaciones en cada muslo. En los niños mayores pueden usarse ambas regiones deltoideas (si la masa muscular del deltoides es suficiente, puede admitir 2 inyecciones) y como alternativa el muslo.
- Las inmunizaciones pueden administrarse según un orden determinado y dejar para el final las más dolorosas: vacuna neumocócica conjugada, vacuna frente al VPH o vacunas antimeningocócicas. En el caso de administración de dos vacunas antimeningocócicas, se recomienda aplicarlas en miembros diferentes.
- Cada enfermera debe tener y seguir rutinas precisas en cuanto a qué inmunizaciones poner en cada localización anatómica en el caso de administración de varias inmunizaciones en el mismo acto vacunal, y quedar tal procedimiento registrado (para poder identificar la causa de una posible reacción local).
- Cuando se deba administrar una vacuna y una gammaglobulina, deben inyectarse en extremidades distintas.
4.6. Vía oral
Entre las vacunaciones sistemáticas, solo la vacuna frente al rotavirus se administra por vía oral (tabla 5.4). Para su administración deben seguirse las indicaciones suministradas por el fabricante.
Las vacunas de administración oral no deben atemperarse, sino administrarse inmediatamente después de sacarla del frigorífico. Para la administración de una vacuna oral, se colocará al lactante en posición de decúbito supino, ligeramente incorporado. El líquido se debe administrar hacia los lados de la boca para evitar atragantamientos. Se podrían utilzar guantes al poder entrar en contacto con las mucosas del niño.
4.7. Vía intranasal
Entre las inmunizaciones sistemáticas, existe una vacuna antigripal que se administra por vía intranasal (tabla 5.4), mediante un dispositivo similar a una jeringa que pulveriza la suspensión en el interior de la nariz, la mitad de la dosis en cada fosa nasal. Para su administración deben seguirse las indicaciones suministradas por el fabricante. Si la persona tose, moquea o estornuda inmediatamente después de recibir la dosis, no es necesario repetirla. Esta vacuna está contraindicada en embarazadas, menores de 2 años de edad y mayores de 17 años, y personas inmunodeprimidas o con asma grave o tomando salicilatos.
4.8. Incidencias durante la administración de inmunizaciones
Durante la administración de una inmunización pueden presentarse algunas incidencias, la mayoría de las cuales no deberían ocurrir si se cumplen escrupulosamente los pasos que previamente han sido comentados en este capítulo.
Aun así, podrían darse algunas circunstancias como las siguientes:
- Inmunización caducada.- La fecha de caducidad de una inmunización viene establecida en su envase, en formato de mes y año. Respecto al mes, para considerar válida la dosis vacunal, se admite su utilización hasta el último día del mes en cuestión. Si se administrara una dosis de inmunización con posterioridad a su fecha de caducidad, la inmunización no se considerará válida y habrá de repetirse. En el caso de las vacunas atenuadas, se deberá esperar para administrar una nueva dosis, al menos, cuatro semanas desde la fecha de aplicación de la dosis invalidada. Si es una vacuna inactivada, la dosis debe repetirse lo antes posible, sin necesidad de respetar ningún intervalo de tiempo. La fecha de caducidad de la vacuna atenuada intranasal frente a la gripe viene expresada en día, mes y año.
- Administración parenteral incompleta.- Inmunización que, por desconexión de la aguja y la jeringa o porque la aguja se sale por un movimiento brusco del niño, se administra de forma incompleta. En situaciones de este tipo, si ha habido pérdida sustancial de inmunización, se debe repetir una dosis completa lo antes posible (en el caso de que fuera una vacuna viva, si no se repite el mismo día, se separará por 4 semanas de esta dosis mal administrada). Esta circunstancia se previene con la sujeción correcta del niño y la comprobación de que el cono de la aguja está perfectamente encajado en el de la jeringa. También es recomendable inyectar rápidamente sin aspiración previa.
- Vía parenteral contraria a la indicada.- En el caso de que una inmunización de administración exclusiva IM haya sido administrada por vía subcutánea, se actuará de la siguiente manera (recomendaciones del ACIP/CDC):
- Administración subcutánea de inmunizaciones contra la hepatitis B, VPH, gripe y rabia: la dosis no se considerará válida y debe repetirse. No existe un intervalo mínimo que guardar entre la dosis no válida y la repetida.
- Administración subcutánea de vacunas DTPa, Hib y VNC13: se puede considerar, a criterio del profesional sanitario, repetir o no la dosis. No habría que respetar ningún intervalo mínimo entre la dosis mal administrada y la repetida.
- Administración subcutánea de vacunas de hepatitis A, MenACWY, VPI y VNP23: la dosis se considera válida y no ha de repetirse.
- En el caso de las vacunas Tdpa, Td, MenB, y la de la fiebre tifoidea o la de la encefalitis japonesa no se ha establecido ninguna recomendación.
Todas las inmunización que pueden ser administradas por vía subcutánea admiten por ficha técnica la vía intramuscular, salvo las vacunas frente al dengue.
- Regurgitación/vómito de la vacuna del rotavirus.- La regurgitación o vómito de una parte de la vacuna antirrotavirus se considera que no justifica la repetición de la vacunación, a menos que se crea que se ha perdido casi toda o toda la vacuna, en cuyo caso puede administrarse una dosis adicional, aunque este es un proceder cuya idoneidad no ha sido establecida; en todo caso no debe administrarse esta dosis adicional más que una sola vez en un lactante en el que se repita la incidencia.
- Desmayo mientras se administra la inyección.- Se produce principalmente en niños mayores y adolescentes. Si la persona a inmunizar presenta síntomas de nerviosismo, palidez o sudoración, posponer la vacuna hasta tranquilizarlo. Inmunizar preferentemente sentado o tumbado en camilla. Si la persona no presentaba síntomas y el vahído se produce mientras se inyecta, es recomendable dejar de inyectar e intentar evitar que caiga al suelo. Una vez en posición cómoda, atender según protocolo. El mayor riesgo ante un desmayo es la posibilidad de lesión al caer. La inmunización se puede reiniciar una vez superado el desvanecimiento o posponer hasta otra visita.
5. Después de la inmunización
5.1. Cuidados inmediatos
- Al terminar la inyección, retirar rápidamente la aguja y presionar ligeramente la zona de la punción con un algodón. No se debe realizar masaje sobre la zona.
- Cubrir la zona de punción con una bolita de algodón y una tira adhesiva; pueden retirarse pocos minutos después.
- Desechar todos los materiales usados de forma segura, siguiendo los protocolos establecidos:
- La jeringa-aguja, de forma inmediata en el contenedor de residuos punzo-cortantes y biopeligrosos. Los viales de vacunas vivas atenuadas, en el contenedor de residuos biopeligrosos. El resto de materiales (otros viales, algodón, gasa, etc.), en el contenedor de residuos asimilables a urbanos (basura).
- Registrar la inmunización en el sistema de registro vacunal propio de cada comunidad autónoma y en la cartilla individual. Algunas comunidades autónomas aconsejan en sus protocolos de inmunización, como rutina de buena práctica, proceder al registro de la inmunización antes de la administración de las inmunizaciones y no después, como medida de seguridad para prevenir errores.
- Comprobar el estado de inmunización de los demás miembros de la familia.
- Informar y programar cuándo debe volver para una nueva inmunización.
- Recomendar que permanezca, al menos, 15-30 minutos en observación en la sala de espera, para detectar posibles reacciones adversas inmediatas (ver en el capítulo 4: actuación ante la sospecha de reacción anafiláctica).
- El paracetamol no debe recomendarse de forma rutinaria con el propósito de prevenir posibles reacciones. Puede usarse para tratar la fiebre (≥38 ºC) o el dolor, si, después, se presenta.
5.2. Efectos adversos de las inmunizaciones
- La mayoría de las inmunizaciones pueden tener efectos leves tales como fiebre, dolor, enrojecimiento e hinchazón en la zona de la punción, que pueden ser anticipados durante el propio acto de lainmunización. Estas situaciones, en general, no necesitan ser registradas ni comunicadas.
- Tratamiento de la fiebre tras la inmunización: no se recomienda usar el paracetamol para prevenir la fiebre u otros síntomas ni antes ni tras la inmunización. Si se presenta fiebre (≥38 ºC) se puede usar paracetamol a la dosis de 10-15 mg/kg (en general una sola dosis o con una segunda 4-6 horas después, son suficientes). También podría usarse ibuprofeno, si está recomendado por edad.
- Todos los efectos adversos distintos de los conocidos o que se presentan de una forma o intensidad inusual, o que provocan situaciones de riesgo vital u hospitalización deben registrarse y comunicarse al sistema de farmacovigilancia. Esto es especialmente importante en el caso de las nuevas inmunizaciones de reciente incorporación al arsenal vacunal.
- Hay suficientes evidencias epidemiológicas para asegurar actualmente que no hay ninguna relación causa-efecto entre: cualquier vacuna y el síndrome de muerte súbita infantil o el asma; la vacuna SRP y el autismo o la enfermedad inflamatoria intestinal; la vacuna Hib y la diabetes y entre la vacuna de HB y la esclerosis múltiple.
- En niños mayores y adolescentes el efecto adverso más frecuente son los episodios vasovagales, incluso con pérdida de conciencia de unos segundos de duración. Ocurren inmediatamente o en los primeros minutos tras la inmunización. El riesgo más importante de esta situación es el posible daño ocasionado por la caída. Para evitarlos o minimizar los riesgos se recomienda: mantener sentado al adolescente en una silla mientras se le vacuna, recomendar que se mantenga sentado (o acostado si se le nota pálido o ansioso) y evitar el contacto con otros adolescentes que esperan a ser vacunados.
- La anafilaxia es extraordinariamente rara, pero puede ser fatal. Los episodios vasovagales son frecuentes en adolescentes y adultos, pero raros en niños pequeños; en estos, una pérdida de conciencia o situación similar debe hacer pensar antes en la anafilaxia o en la convulsión. Si puede tratarse de una anafilaxia es importante el uso precoz de la adrenalina por vía intramuscular.
6. Bibliografía
- Australian Goverment. Department of Health and Ageing. National vaccine storage guidelines. Strives for 5. 3rd Edition. Canberra, Australia: Department of Health; 2020.
- CADTH. Skin preparation for injections: a review of clinical effectiveness, cost-effectiveness, and guidelines. Ottawa: CADTH; 2020 Mar. (CADTH rapid response report: summary with critical appraisal).
- Centers for Disease Control and Prevention. General Best Practice Guidance for Immunization. Epidemiology and Prevention of Vaccine-Preventable Diseases. The Pink Book: Course Textbook - 14th Edition (2021).
- Departamento de Salud. Gobierno Vasco. Manual de vacunaciones. 3.ª edición (2018). Actualizado 2 de mayo de 2024.
- Forcada Segarra JA. El Acto Vacunal. Vacunas. Investigación y Práctica 2014;15(Supl.1): 272-283.
- Forcada Segarra JA. Guía Práctica de Administración de Vacunas para Enfermería. Madrid: Undergraf; 2017.
- Forcada Segarra JA, et al. ¿Podemos aliviar el dolor al vacunar?. Madrid: Undergraf; 2019.
- García Sánchez N, et al. Alivio del dolor y el estrés al vacunar. Síntesis de la evidencia. Recomendaciones del Comité Asesor de Vacunas de la AEP. Rev Pediatr Aten Primaria. 2015;17:317-27.
- Hernández Merino A. Papel de los centros de Atención Primaria en los programas de vacunación infantil. Rev Pediatr Aten Primaria 2005; 7 Supl 4: S29-41.
- Hernández Merino A, et al. El acto de la vacunación. Antes, durante y después de vacunar. En: Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP). Vacunas en Pediatría. Manual de la AEP 2012, 5.ª ed. Madrid: Exlibris ediciones SL; 2012. p. 67-88.
- Immunization Action Coalition. Handouts for Patients & Staff.
- Instituto para el Uso Seguro de los Medicamentos (ISMP-España). Recomendaciones para la prevención de errores de medicación. Boletín n.º 53 (Diciembre 2023).
- MurciaSalud. Vacunaciones.
- Public Health Agency of Canada. Vaccine Administration Practices. Canadian Immunization Guide.
- Sancho R, et al. Colegio oficial de enfermería de Guipuzkoa. Seguridad del paciente en el proceso de vacunación. Madrid: Undergraf; 2018.
- Taddio A, et al. Reducing pain during vaccine inyections: clinical practice guideline. CMAJ. 2015;187(13):975-82.
- UK Health Security Agency. Immunisation procedures: the green book, chapter 4.
- UK Health Security Agency. Vaccine incident guidance: responding to errors in vaccine storage, handling and administration. Updated 7 July 2022.
- Wong H, et al. Effect of alcohol skin cleansing on vaccination-associated infections and local skin reactions: a randomized controlled trial. Hum Vaccin Immunother. 2019;15:995-1002.
7. Enlaces de interés
- Canadian Immunization Guide. Vaccine administration practices
- CDC. Vaccine Administration. Epidemiology and Prevention of Vaccine-Preventable Diseases. The Pink Book. Chapter 6. April 8, 2024
- Comité Asesor de Vacunas e Inmunizaciones de la AEP. Noticias sobre la administración de inmunizaciones
- New Zealand. Immunisation Handbook. Processes for safe immunisation. Last updated: 14 April 2025
- The Australian Immunisation Handbook. 10th Edition. Vaccination Procedures. Last updated and reviewed 6 June 2018
8. Historial de actualizaciones
| 6 de septiembre de 2019 | Actualización de todos los apartados, en especial los apartados "Cribado prevacunación (anamnesis)" y "Protección de la enfermera que vacuna" y creación del apartado "Medidas para evitar errores en la administración de vacunas". Nuevas citas bibliográficas |
| 26 de octubre de 2020 | Actualización del apartado "Incidencias durante la administración de vacunas" |
| 28 de mayo de 2021 | Actualización del apartado "Protección de la enfermera que vacuna" |
| 22 de marzo de 2022 | Actualización de los apartados "Vía de administración" y "Vía intranasal". Nuevas citas bibliográficas |
| 25 de enero de 2023 | Cambio de nombre a Manual de Inmunizaciones |
| 10 de abril de 2023 | Actualización de todos los apartados. Nueva citas bibliográfcas y enlaces de interés |
| 12 de mayo de 2025 | Actualización de todos los apartados. Nueva citas bibliográfcas y enlaces de interés |
-oOo-



