Para evitar confusiones, le informamos de que ESTE NO ES el formulario para enviar PREGUNTAS SOBRE VACUNAS al comité. Si esa fuera su intención, diríjase a la sección de preguntas de profesionales o de preguntas de familias.
A través de este formulario, el responsable del mismo, la Asociación Española de Pediatría (AEP) y su Comité Asesor de Vacunas, recaba los datos necesarios para gestionar el envío de sus comentarios y sugerencias sobre el Manual de Inmunizaciones en línea de la AEP, que ponemos a su disposición en nuestra página web.
Los campos marcados con asterisco son obligatorios y, sin ellos, no se tramitará su comentario o sugerencia.
Este tratamiento de datos no puede realizarse sin su consentimiento, por lo que deberá validar la casilla de protección de datos antes de enviar la consulta.
Sus datos no serán cedidos a otras entidades, ni transmitidos a otros países. Tiene derecho a acceder, rectificar y suprimir los datos, así como otros derechos, como se explica en la información común a los tratamientos que efectúa la AEP.
Puede consultar la información detallada sobre protección de datos, así como la información común a los tratamientos que efectúa la AEP.
12. Inmunizaciones de niños migrantes, refugiados y adoptados
Capítulo 12 - Inmunizaciones de niños migrantes, refugiados y adoptados
- Puntos clave
- Introducción
- Documentación aportada sobre vacunas e inmunoprotección real
- Recomendaciones
4.1. Recomendaciones generales
4.2. Recomendaciones específicas en función de la vacuna
4.3. Recomendaciones para optimizar la vacunación de la población migrante
- Bibliografía
- Enlaces de interés
- Historial de actualizaciones
- Figuras incluidas en el capítulo:
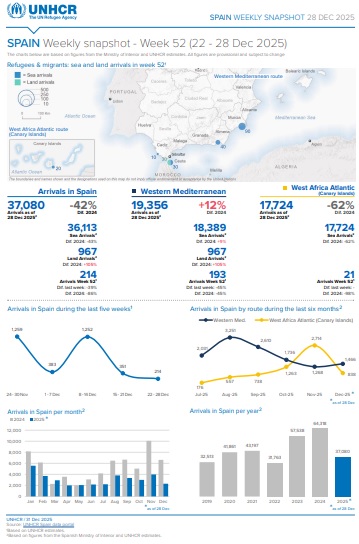
Figura 12.1. Agencia de refugiados de la ONU. Spain Weekly Snapshot - Week 52 (22-28 dic 2025)
Figura 12.2. Ministerio de Derechos Sociales y Agenda 2030. Observatorio de la infancia. Adopción internacional 2023
Figura 12.3. Recomendaciones generales de inmunizaciones en niños migrantes, refugiados y adoptados
Sugerencia para la citación: Comité Asesor de Vacunas e Inmunizaciones (CAV-AEP). Inmunizaciones de niños migrantes, refugiados y adoptados. Manual de inmunizaciones en línea de la AEP [Internet]. Madrid: AEP; ene/2026. [consultado el dd/mmm/aaaa]. Disponible en: http://vacunasaep.org/documentos/manual/cap-12
1. Puntos clave
- El objetivo fundamental de los programas de vacunación de la población migrante, refugiada y adoptada es conseguir una protección vacunal similar a la de la población autóctona.
- Aunque los calendarios de vacunación de los países de procedencia de los niños adoptados y migrantes pueden tener variaciones importantes, la mayor parte de estos niños han sido vacunados frente a difteria, tétanos, tosferina, polio, hepatitis B y sarampión y, de hecho, la mayoría tiene títulos protectores frente a estas enfermedades. En los últimos años muchos países de bajo índice de desarrollo humano han incluido en sus calendarios vacunas frente al rotavirus, frente al neumococo (conjugada) y frente al VPH en chicas.
- Los trabajos publicados sugieren que los migrantes y los refugiados tienen una cobertura vacunal inferior a la de la población autóctona.
- En los niños/adolescentes que aporten cartilla de vacunación correctamente cumplimentada no es necesario realizar serología vacunal ni proceder a la revacunación completa, siendo suficiente completar la pauta de acuerdo a la edad (comprobando que se cumplen edades mínimas de vacunación e intervalos válidos entre dosis).
- En los que no aporten información por escrito (no se acepta la mera afirmación verbal de los padres) se debe iniciar el calendario de vacunación de acuerdo a la edad como si no hubieran recibido ninguna vacuna.
- En todos los casos deberán administrarse las vacunas incluidas como sistemáticas en el calendario oficial local correspondiente a la cohorte de nacimiento del niño siempre que no haya registro de haber sido administradas en su país de origen, además de informar de las vacunas no financiadas.
- Hay que prestar especial atención a las vacunas que no suelen administrarse en países de bajo índice de desarrollo humano (por ejemplo: meningococos, triple vírica, VPH).
- El antecedente de vacunación frente al sarampión antes de los 12 meses de edad no se considera dosis válida, debiendo recibir la vacuna triple vírica (SRP) a partir de los 12 meses de vida. Sin embargo, el Comité Asesor de Vacunas de la AEP y el Ministerio de Sanidad consideran válida una primera dosis de vacuna triple vírica administrada erróneamente o por otros motivos a lactantes durante las 4 semanas precedentes a los 12 meses.
- Como norma general, conviene aprovechar cualquier contacto con el sistema sanitario para revisar el calendario de vacunaciones, seguir pautas aceleradas, administrar varias vacunas en cada visita y emplear, siempre que sea posible, vacunas combinadas. Los esquemas de vacunación seguirán las pautas recomendadas en el capítulo 11 de este manual.
- En el caso de los migrantes, hay que recordar que presentan más riesgo que otros viajeros de contraer enfermedades prevenibles cuando van a visitar a sus familiares o amigos a sus países de origen, por lo que habrá que optimizar su vacunación según el destino (hepatitis A, fiebre tifoidea, dengue, etc.).
- Los familiares y convivientes de los niños que llegan procedentes de otros países deben tener igualmente al día el calendario de vacunas (incluyendo a los adultos) para evitar la aparición de brotes de enfermedades inmunoprevenibles.
- Se deben potenciar acciones y estrategias que busquen mejorar rápidamente la cobertura vacunal en población migrante, tanto menor de edad, como adulta.
2. Introducción
Los movimientos de población forman parte de la historia de la humanidad. La desigualdad socioeconómica, la búsqueda de mejores oportunidades para desarrollar una vida plena, la huida de situaciones amenazantes por razones étnicas o religiosas y los conflictos armados fuerzan a millones de personas a dejar su país de origen para desplazarse, con frecuencia poniendo en peligro la propia vida.
Los últimos años han estado marcados por la proliferación e intensificación de los conflictos armados y las crisis humanitarias, a ello se suma un número sin precedentes de desastres climáticos y el impacto progresivo de la degradación medioambiental que están menoscabando los medios de subsistencia de muchas comunidades a nivel global, la combinación de los factores mencionados se ha traducido en cifras récord de personas desplazadas, que a mediados de 2024 alcanzaban un total de 122,6 millones, esta cifra supone más del doble de desplazados que hace una década. La mayoría de estas personas procedían de tan solo diez países: Afganistán, Colombia, Palestina, República Democrática del Congo, Siria, Somalia, Sudán, Ucrania, Venezuela y Yemen.
Al menos 208 679 personas migrantes llegaron de manera irregular a la UE en 2024, un 29 % menos que el año anterior. Un año más, la gran mayoría (91 %) lo hicieron por vía marítima, Italia, España y Grecia siguen siendo los principales destinos, si bien las llegadas a Italia disminuyeron hasta en un 58 %, mientras que en España y Grecia aumentaron un 10 y 30% respectivamente.
Del 1 de enero hasta el 28 de diciembre de 2025 han llegado a España 37 080 migrantes /refugiados (figura 12.1), procedentes mayoritariamente del África subsahariana. Por otra parte, desde el 1 de enero al 30 de noviembree 2025, se han registrado en España más 134 401 solicitudes de asilo entre enero y noviembre de 2025, la mayoría procedentes de Latinoamérica (78 984 de personas de Venezuela), 10 514 menores de 14 años y 3 626 entre 14-17 años.
Figura 12.1. Agencia de refugiados de Naciones Unidas. Spain Weekly Snapshot - Week 52 (22 - 28 Dic 2025).
Extraido de UNHCR. Operational portal. Refugee situation. Spain.
En cuanto a los menores, aunque la existencia de datos rigurosos sigue siendo un desafío pendiente, en la estrategia estatal de derechos de la infancia y de la adolescencia (2023-2030), en el punto 7 referido a la protección a la infancia y adolescencia migrante se comunican los siguientes datos relativos a España:
- En 2019 residían cerca de 147 000 menores de 19 años con progenitores en situación irregular
- En 2021 en protección internacional, se presentaron 9624 solicitudes de menores, un 14 % del total
- El registro de menores no acompañados muestra 9294 bajo el sistema de protección
En cuanto a la adopción internacional realizada por familias residentes en España según datos del Ministerio de Derechos Sociales se evidencia una ligera tendencia ascendente, 188 en 2025 (provisional) y 192 en 2023 (figura 12.2), en comparación con las 179 de 2022. Entre los países de origen con mayor número de adopciones constituidas, Vietnam pasa a ocupar el primer lugar, seguido de India, Hungría y Colombia, con gran diferencia sobre el resto. Cabe destacar respecto a China, que ya se objetivó una significativa bajada, pasando de 79 adopciones en 2019 a 6 en 2020 y desde 2021 ya no se ha llevado a cabo ninguna adopción, debido a la negativa de la autoridad central del país.
Figura 12.2. Ministerio de Derechos Sociales y Agenda 2030. Observatorio de la infancia. Adopción internacional 2023
Los migrantes recién llegados presentan un mayor riesgo de contraer enfermedades transmisibles y prevenibles mediante vacunación debido a la menor cobertura de inmunización, el acceso deficiente a la atención médica y las complejas trayectorias migratorias.
Hay que tener en cuenta que, pese a las altas coberturas vacunales en nuestro país, que alcanzan entre el 95-97 % en primovacunación del lactante, sigue existiendo un pequeño porcentaje de niños no protegidos frente a enfermedades inmunoprevenibles, bien por falta de administración de las vacunas o bien por falta de respuesta a las mismas. La llegada de niños procedentes de otros países, sin protección serológica frente a enfermedades prevenibles mediante vacunas, agranda la bolsa de susceptibles, lo que puede favorecer la circulación de microorganismos importados por una tercera persona, y ello dar lugar a la aparición de brotes (especialmente si las personas migrantes son socialmente excluidas y se asientan en guetos o campamentos improvisados sin servicios). En este sentido, en los últimos años estamos asistiendo en países de nuestro entorno a brotes de enfermedades inmunoprevenibles (sobre todo, sarampión, tuberculosis y difteria), lo cual apoya la necesidad de establecer pautas adecuadas de acceso a la vacunación en la población extranjera que llega a nuestro país. Si bien existe una predisposición favorable entre los profesionales de la pediatría y enfermería para poner al día las vacunas de niños con calendarios incompletos o desconocidos, se echan de menos campañas o acciones relacionadas con la vacunación de la población migrante adulta en nuestro país.
El grado de vacunación de los migrantes menores de edad varía dependiendo del país de origen (incluso según las regiones de cada país).
Los niños adoptados suelen aportar su cartilla de vacunaciones, pero hay que comprobar que el registro es adecuado, que se cumplen las edades mínimas y los intervalos entre dosis. Ante la duda, siempre es mejor administrar vacunas de más que de menos, pues ello no implicará un riesgo añadido, aunque hay que evitar la aplicación de dosis claramente no indicadas por existir constancia de haberlas recibido ya. Los calendarios oficiales de vacunación de los distintos países según la OMS pueden consultarse en este enlace.
Por otra parte, en las últimas décadas, distintas organizaciones, han impulsado la vacunación infantil de una forma coordinada y eficaz en muchos países del mundo, evitando de este modo millones de muertes infantiles cada año. Un ejemplo de ello lo representa Gavi, the Vaccine Alliance, se trata de un consorcio internacional compuesto por diversas entidades públicas y privadas cuyo objetivo principal es facilitar el acceso a las vacunas en los países de índice de desarrollo humano bajo y medio. Fue fundada en el año 2000 por la iniciativa de la Fundación Gates, UNICEF, la OMS y el Banco Mundial. Las actividades de Gavi llegan actualmente a 76 países distribuidos en todos los continentes; según las regiones de la OMS: África 37 países, América 6, Mediterráneo oriental 6, Europa 11, Asia sureste 8 y Pacífico occidental, otros 8.
Las vacunas suministradas incluyen todas las básicas de los dos primeros años (DTP, polio, sarampión, hepatitis B, Haemophilus influenzae tipo b y meningococo), otras menos extendidas como neumococo, rotavirus y VPH, y otras en algunos países con necesidades especiales (cólera, fiebre amarilla). El llamado Global Vaccine Action ha garantizado la accesibilidad de las vacunas a millones de personas en todo el mundo y por ello, muchos de los niños que llegan a nuestro país han mejorado considerablemente su estado vacunal en la última década.
Gavi 6.0 - Phase VI (2026–2030), establece cuatro metas estratégicas principales:
- Introducir y ampliar programas de vacunación para la prevención de enfermedades endémicas, epidémicas y pandémicas (incluidas poblaciones más allá de la infancia), y que garanticen el acceso oportuno a mecanismos que den respuesta a brotes (ampliando reservas globales como las de sarampión, fiebre tifoidea y difteria, y añadiendo nuevas como mpox y hepatitis E)
- Fortalecer los sistemas de salud para aumentar la equidad en la inmunización para alcanzar la meta de la Agenda de Inmunización 2030 de cara a reducir a la mitad el número de niños con dosis cero, y garantizar que todos los niños estén completamente inmunizados hasta el segundo año de vida
- Mejorar la sostenibilidad programática y financiera
- Asegurar la sostenibilidad del mercado sanitario para vacunas y productos relacionados
La Alianza aspira a vacunar a más de 500 millones de niños y adolescentes adicionales, lo que se traduciría en 8 a 9 millones de vidas salvadas.
⌂
3. Documentación aportada sobre vacunas e inmunoprotección real
Las publicaciones existentes, respecto a los documentos de vacunación aportados por niños migrantes o adoptados, son escasas y, a menudo, discrepantes.
A.- Población de niños adoptados
En 1998 se publicó el primer estudio sobre protección vacunal en adoptados, realizado en 26 niños de diversas procedencias. Solo el 35 % de los niños que aportaba documentación de haber recibido la pauta de vacunación completa frente a DTP tenía títulos protectores. Los autores consideraron que estos resultados podían ser debidos a razones como falsificación de los certificados vacunales, baja potencia con mala inmunogenicidad de las vacunas suministradas a los orfanatos o pobre respuesta inmune debido a la prolongada institucionalización o a enfermedades concomitantes. Este estudio fue la base para recomendar de forma generalizada que no se debía tener en cuenta la documentación aportada de vacunas y que los niños debían iniciar calendarios completos de vacunación.
Entre los años 2002 y 2006 se publicaron nuevos estudios que demostraron que el porcentaje de niños adoptados que llegaba con documentación de las vacunas recibidas superaba en todos los casos el 90 %. Las tasas de protección vacunal observadas eran asimismo superiores a las referidas previamente en otros estudios, oscilando entre un 50-60 % de protección frente a los tres poliovirus, 70-90 % frente a difteria, 90-94 % a tétanos y 70 % a hepatitis B. La protección frente a sarampión, rubeola y parotiditis variaba en estos estudios entre el 55 y el 86 %.
Estudios más recientes sobre protección vacunal en niños adoptados señalan que, actualmente, los documentos que aportan son fiables y no es necesario realizar sistemáticamente serología en estos niños. En 2008 se publicó un estudio realizado entre 2002 y 2005 en 637 niños adoptados llegados a España, que mostró de forma global una alta tasa de seroprotección frente a enfermedades inmunoprevenibles. Los autores concluyeron que el único factor independiente asociado a la protección vacunal en esta población fue la zona de procedencia de los niños, y ello fue aplicable a todos los antígenos vacunales estudiados. No encontraron diferencias significativas en la inmunoprotección en relación con la validez del certificado de vacunación, aunque sí respecto a disponer o no del mismo: los niños con documento de vacunación estaban mejor protegidos frente a enfermedades inmunoprevenibles que aquellos que carecían de documentación. Los autores recogen como recomendaciones finales las siguientes:
- Niños sin documentación vacunal: iniciar calendario completo de vacunaciones
- Niños con documento de vacunas, independientemente de sus características: proceder a vacunación en función de la zona geográfica de procedencia
- Todos los niños mayores de 12 meses deben recibir una dosis de vacuna triple vírica
- Iniciar primovacunación con las vacunas no recibidas en sus países de origen como meningococo C, Haemophilus influenzae tipo b, neumococo y varicela
- Realizar serología de hepatitis B para descartar infección activa y proceder a la vacunación en los casos que no muestren títulos protectores
- Continuar posteriormente con el calendario de vacunación vigente en la zona de residencia del menor
Uno de los estudios más amplios sobre protección vacunal de niños adoptados es el publicado en 2010 por Staat y cols., en el que se examinan a 746 niños entre 1999 y 2004, y que incluye una revisión de los estudios publicados en los últimos 10 años. Los resultados muestran tasas bajas de protección frente a parotiditis y rubeola (54 %), pero elevadas frente al resto de los antígenos vacunales: 80 % de niños con títulos protectores frente a difteria, 89 % a tétanos, 93 % a poliovirus 1, 95 % a poliovirus 2, 94 % a poliovirus 3, 60 % a hepatitis B y 84 % a sarampión. Los autores concluyen que, dada la elevada proporción de anticuerpos protectores en niños con documentación vacunal, se deberían considerar como válidas las vacunas administradas en los países de origen y proceder a completar el calendario de vacunación de acuerdo a la edad del niño. Concluyen, también, que el número de dosis vacunales registradas constituye el mejor predictor de la presencia de anticuerpos protectores. Estas conclusiones las hacen además extensivas a la población migrante. Los autores recomiendan incluso que en los niños que carecen de cartilla de vacunación, dado que también muestran altos niveles de protección, se podría realizar serología vacunal y no proceder a la vacunación completa de forma sistemática.
Se recomienda igualmente que el diagnóstico clínico de una enfermedad inmunoprevenible en el país de origen no debe ser aceptado como evidencia de inmunidad.
Tras la publicación de casos de transmisión de enfermedades infecciosas como hepatitis A y sarampión a familiares y contactos de niños procedentes de adopciones internacionales, se recomienda actualizar el calendario de vacunas de los familiares de acogida.
Todos estos estudios han llevado, en el momento actual, a adoptar las recomendaciones que se recogen en el apartado 2 de este capítulo, que concluyen que, como norma general, las vacunas que figuren como administradas en los documentos de vacunación aportados serán consideradas como válidas, independientemente del tiempo transcurrido desde la última dosis, sin ser necesario iniciar una primovacunación completa.
B.- Población de niños migrantes
Como ya se ha comentado, los movimientos migratorios son una realidad creciente global en estos tiempos. Motivados por las tremendas desigualdades existentes entre países en cuanto a las expectativas de vida, razones políticas o sociales, conflictos armados, etc, lo cierto es que grandes masas de población atraviesan fronteras buscando mejorar su futuro. Con frecuencia, estas personas provienen de países con coberturas vacunales muy bajas, lo cual las hace vulnerables a sufrir enfermedades prevenibles por vacunación (EPV). Si a ello le sumamos que, habitualmente, como consecuencia de entrar de manera irregular en los países de acogida se ven abocados a vivir en condiciones de exclusión social, con barreras para acceder al sistema sanitario y habitualmente hacinados en viviendas situadas en guetos en la periferia de grandes urbes o en campamentos masificados, tenemos los ingredientes suficientes para la aparición de brotes de EPV. Existen ya antecedentes de aparición de dichos brotes en Europa cuyo origen se encontró en campamentos de personas migrantes, demostrándose la posibilidad de aparición de cadenas de transmisión que se continuaron como consecuencia de la presencia de bolsas de no vacunados en poblaciones locales de los países de acogida (por rechazo vacunal, contraindicación para recibirlas o falta de recuperación de coberturas en generaciones donde estas eran deficientes).
Aunque el Sistema Nacional de Salud español reconoce el derecho a la plena integración al mismo de los menores de edad en las mismas condiciones que los locales (según la Ley Orgánica 8/2000), lo cierto es que los condicionantes socioculturales, el temor de los padres a ser detenidos y repatriados o, en el caso de adolescentes y niños no acompañados por adultos, el retraso en el cumplimiento de determinados trámites burocráticos provoca en ocasiones que el acceso a los servicios de salud sea subóptimo en estos individuos.
Los migrantes representaban en julio de 2023 el 13,1 % de la población en nuestro país, y aunque todos se incluyen dentro del término “extranjeros” o “migrantes” existen grandes diferencias entre estas personas. La atención a esta población es todo un reto para el pediatra, especialmente en aquellas áreas donde se ha experimentado un incremento importante en las llegadas de menores de edad sin acompañamiento de adultos. La formación del personal sanitario, la actualización de protocolos de diagnóstico y prevención de enfermedades infecciosas (incluyendo las vacunas), el incremento en la participación de mediadores interculturales en el ámbito sanitario o las políticas globales de integración, son instrumentos que mejorarán el estado de salud de los niños y adolescentes que migran hacia nuestro país en busca de cambiar las perspectivas de vida que tenían en sus países de procedencia. La mejora en el estado de salud e integración social de un segmento poblacional revierte, directa o indirectamente, en la salud de toda la comunidad.
En un trabajo publicado en 2020, donde se realiza una revisión de 70 estudios sobre intervenciones de prevención de EPV en población migrante o refugiados, se concluye que el uso de estrategias concretas dirigidas a los individuos, como envíos postales o telemáticos de recuerdo de inmunizaciones o el empleo de aplicaciones digitales en varios idiomas aumenta el porcentaje de vacunados en estas poblaciones. Por otra parte, pone de manifiesto la heterogeneidad de los individuos catalogados como migrantes/refugiados y las diferentes estrategias que se llevan a cabo en todo el planeta para fomentar la prevención de EPV en este colectivo. Entre todas ellas, destacan las políticas preventivas comunitarias, siguiendo las premisas de los Tailoring Immunization Programmes de la OMS, las cuales abogan por definir acciones muy concretas diseñadas para romper barreras de acceso a las vacunas por parte de poblaciones socialmente vulnerables. En otro trabajo publicado en 2018 se revisan las políticas europeas de inmunización contra sarampión en población migrante y se encuentra que existe gran variabilidad y disparidad de criterios entre los distintos países.
A modo de ejemplo, durante 2020, como consecuencia de la llegada de unos 1800 niños y adolescentes en embarcaciones precarias a la costa de Gran Canaria en poco más de 12 meses (hacinados en centros de acogida masificados), se puso en marcha un dispositivo de atención inicial a esta población, buscando facilitar su integración en el sistema sanitario, identificar problemas específicos de salud (enfermedades importadas y otras derivadas de un deficiente programa preventivo de salud maternoinfantil en los países de procedencia) y facilitar el acceso rápido al programa de vacunaciones. Este tipo de acciones, además de facilitar el acceso a los servicios de salud a una población especialmente vulnerable, evita al máximo la aparición de nuevas bolsas de susceptibles de padecer EPV.
En una revisión sistemática publicada en 2018 se evalúan las intervenciones llevadas a cabo en distintos países europeos en los últimos años para aumentar las coberturas vacunales de migrantes recién llegados. Entre ellas destacan las campañas específicas dirigidas a esta población, la información sobre EPV en su idioma de origen, la administración de vacunas en el medio escolar, la expedición de certificados de vacunación y las actividades educativas impartidas en el ámbito comunitario. En este trabajo se revisan también estudios de coste-efectividad de diferentes estrategias de vacunación, decantándose por la inmunización directa de poblaciones migrantes que no aporten información vacunal sobre la estrategia de comprobación serológica previa (estudio hecho en niños adoptados).
En algunos estudios se ha comprobado que las tasas de vacunación frente a neumococo, varicela y rotavirus eran muy inferiores a las de la población autóctona (60 %, 32 % y 10 %, respectivamente), y el factor de riesgo más importante asociado a la baja cobertura de vacunación fue la falta de asistencia a los controles pediátricos de salud. Otro estudio encontró que la cobertura vacunal en niños migrantes está relacionada con el lugar de procedencia, pero, en cualquier caso, los autores consideran que los niños migrantes tienen una posibilidad 3 veces mayor que la población autóctona de estar vacunados de forma incompleta.
También se ha descrito menor inmunoprotección en hijos de padres migrantes, pero nacidos en el país de acogida. Así, un estudio realizado en Cataluña, en el año 2004, sobre cobertura vacunal en población migrante concluye que estos niños han recibido menos vacunas y menos dosis de las recomendadas en los calendarios habituales de vacunación. A los mismos resultados llega un grupo italiano sobre la cobertura vacunal de estos niños, conocidos en algunas publicaciones como “migrantes de segunda generación”.
Por otra parte, los estudios serológicos realizados para relacionar la fiabilidad de la documentación vacunal y el nivel de inmunidad no son concluyentes. Para los ECDC, la realización de estudios serológicos en población infantojuvenil con cobertura probablemente subóptima no está justificada por no ser costo-efectiva. En relación con el creciente número de niños refugiados o migrantes en embarcaciones precarias que llegan a nuestro país, no se han publicado por el momento estudios sobre la inmunoprotección vacunal y se recomienda iniciar vacunación acelerada, ya que es excepcional que esta población disponga de documentos que avalen las vacunas recibidas. Sí hay publicaciones en otros países que demuestran una inmunidad subóptima para EPV entre niños y adultos peticionarios de asilo.
La varicela es una enfermedad importante en migrantes procedentes de países tropicales, donde existe un alto porcentaje de adolescentes y adultos susceptibles (15-30 %) a padecerla, como consecuencia de dinámicas de transmisión variables y escasa disponibilidad de vacuna contra esta enfermedad en los países de origen. Ello hace que los adolescentes procedentes de países tropicales (fundamentalmente africanos) sean población diana para la vacunación frente a la varicela.
4. Recomendaciones
4.1. Recomendaciones generales
En la valoración inicial de los niños procedentes de otros países, tanto adoptados como migrantes o refugiados, una de las dudas que se le plantea al profesional sanitario es la forma de asegurar una correcta protección frente a las enfermedades inmunoprevenibles a esta población tan vulnerable. Hay que destacar que en la corrección de calendarios vacunales se deben administrar las vacunas que se precisen para equiparar la protección a la de la población autóctona de su cohorte de nacimiento. Estos niños no deben recibir vacunas de menos, pero tampoco de más de forma innecesaria. La consecución de este objetivo es todo un reto en muchas ocasiones, pues las condiciones en las que viven, la exclusión social a la que se ven sometidos ellos o sus padres (migración irregular), la gran movilidad que tienen como consecuencia de la precariedad laboral de los progenitores (a menudo temporeros de la agricultura), la dificultad de los padres para llevarlos a vacunarse por presentar jornadas laborales muy largas, no facilita que finalmente puedan quedar correctamente protegidos de enfermedades prevenibles con vacunas. En esta población, y dado que no existen registros vacunales electrónicos accesibles entre comunidades autónomas, es particularmente importante trasladar a las familias la necesidad de guardar muy bien los documentos físicos de vacunación (cartillas), por si cambian de comunidad autónoma o de país en su periplo migratorio.
Cuando estos niños llegan sin documentos en los que se reflejen las vacunas administradas en sus países de origen, la declaración verbal de los padres no debe ser considerada como prueba de vacunación. Actualmente, un porcentaje variable de esta población dispone de un documento o cartilla de vacunaciones correctamente cumplimentado. Esta documentación no suele existir en los niños refugiados, los menores de edad no acompañados o las familias llegadas a nuestro país en embarcaciones precarias. Este comité, en consonancia con la Academia Americana de Pediatría, recomienda aceptar como válidos los documentos de vacunación aportados si las vacunas, fechas de administración, número de dosis, intervalos entre pinchazos y edad del niño al recibir las vacunas son comparables a los esquemas recomendados en el país receptor o, al menos, cumplen unos requisitos aceptables de validez.
Como norma general, las vacunas que se encuentren registradas correctamente en los documentos de vacunación aportados serán consideradas como válidas, siempre que, respeten la edad mínima de aplicación y los intervalos mínimos entre las dosis. En los casos en los que no hubiese ninguna prueba documentada de las vacunas administradas (el interrogatorio de los padres no debe considerarse como prueba fehaciente), podrá optarse por administrar todas las vacunas adecuadas a la edad, como si se tratase de un paciente no vacunado. No es necesario realizar serologías y en el caso de que al administrar vacunas que contengan difteria o tétanos aparezca una reacción tipo Arthus no administraremos vacunas que contengan estos antígenos hasta, al menos, 10 años después.
Se administrarán de forma simultánea todas las vacunas posibles en lugares anatómicos distintos, para asegurar cumplimiento y se utilizarán preferentemente vacunas combinadas para disminuir el número de inyecciones. En caso de que, por el motivo que fuera, no se pudieran administrar todas las vacunas simultáneamente (reticencia del paciente, de sus padres o tutores, número elevado de dosis pendientes o no disponibilidad de algún preparado comercial) y se considere que el paciente volverá a la consulta por tener un domicilio estable, se administrarán primero las vacunas que inmunicen frente a la patología de mayor riesgo con relación a la edad del niño y a la epidemiología de su entorno y las que lo inmunicen frente a enfermedades para las que no hubiese recibido ninguna dosis previa de vacuna. Además, se recomienda informar de las vacunas no financiadas.
Se tendrá en cuenta que los calendarios de vacunación de muchos países de origen no incluyen algunas de las vacunas que son sistemáticas en las comunidades autónomas españolas, como pueden ser las vacunas frente a los meningococos B, C y ACWY, al Haemophilus influenzae tipo b, a la varicela o al neumococo.
En este enlace se pueden consultar los calendarios de rescate recomendados para adaptar la vacunación. Para conocer qué vacunas se utilizaban en años anteriores en otros países se puede consultar la información de sus coberturas vacunales en este enlace. Para ampliar la información puede consultarse el capítulo 13 de este manual dedicado a la inmunización del niño viajero.
4.2. Recomendaciones específicas en función de la vacuna
A la hora de la adaptación se han de tener en cuenta algunas diferencias con los calendarios españoles como las relacionadas con los esquemas de vacunación o la utilización de preparados no disponibles como las vacunas pentavalentes que no incluyen VPI o atenuadas virales que no incluyen parotiditis.
A continuación, se exponen algunas consideraciones relacionadas con la vacunación de esta población.
Vacunación frente a la tuberculosis
Según el informe de la OMS de 2020, la BCG se usa de forma sistemática en los recién nacidos de 153 países y en 25 países se recomienda en grupos de riesgo, lo que supone la administración de más de 200 millones de dosis cada año. En 2019 entre los países que recomiendan BCG universal 115 informaron una cobertura de BCG superior al 80 % y 87 comunicaron una cobertura superior al 90 %. En 2024 la cobertura global es del 88 %. Por lo tanto, la mayoría de los niños que provienen de países de índice de desarrollo humano (IDH) bajo han recibido la vacuna BCG al nacimiento, sin certificado se puede comprobar buscando la cicatriz en el área deltoidea (aunque no siempre exista) y deberá ser tenido en cuenta a la hora de interpretar una prueba tuberculínica.
En nuestro medio, la BCG no está incluida en el calendario sistemático y no existe disponibilidad de vacuna salvo en la Comunidad Autónoma Vasca donde se recomienda la vacunación con BCG en:
- Recién nacidos en zonas o grupos de riesgo con riesgo anual de infección >0,1
- Niños PT/IGRA negativos con exposición a pacientes bacilíferos con mal cumplimiento o rechazo del tratamiento o en los que el tratamiento no consigue la negativización del esputo (bacilíferos irreductibles) o con tuberculosis causada por cepas MDR o XDR
- Neonatos no infectados hijos de madre con TB pulmonar o con exposición domiciliaria
- Niños menores de 5 años, PT negativos, que se desplacen a residir en países de alta endemia tuberculosa (>40 casos por 100 000 habitantes), que vuelvan a su país de origen para permanecer más de 3 meses o que previsiblemente vayan a viajar al país de manera repetida durante la infancia. La vacunación deberá administrarse dos meses antes del viaje, en especial si se viaja a países donde los programas de control y el acceso a un tratamiento adecuado no es posible y donde la prevalencia de TB multirresistente es alta
Salvo en niños menores de 6 meses sin historia de contacto previo, se debe realizar una prueba para el despistaje de infección tuberculosa (Tuberculina/IGRA) previa a la vacunación porque no está indicada en personas infectadas.
Hay que tener en consideración que si se ha aplicado una PPD para descartar tuberculosis, y el niño debe ser vacunadp con la vacuna de TV y/o VZ tienen que administrarse el mismo dia de la PPD o esperar 4 semanas para administrar estas vacunas.
Vacunación frente a la hepatitis B
En lo que se refiere a la hepatitis B, el control serológico de la gestante es a menudo deficiente y con frecuencia la vacunación neonatal frente a la hepatitis B se realiza después de la primera semana de vida, lo que no asegura la prevención de la transmisión vertical de la infección en madres portadoras del virus de la hepatitis B (HBsAg+). Esta cuestión ha de tenerse en cuenta y apoya la necesidad de realizar serología, entre otros, de virus de la hepatitis B a todos los menores migrantes en la consulta inicial o de acogida en los que no se disponga de información sobre el control del embarazo materno y en los procedentes de África subsahariana, porque previsiblemente habrá muchos portadores del virus. Cabe recordar que en los convivientes de individuos con HBsAg positivo, hay que comprobar la seroprotección y actuar en consecuencia si los niveles de anticuerpos contra el mismo no superan el dintel establecido como protector (>10 mUI/ml), tal y como se detalla en el capítulo 29 de este manual.
Vacunación frente a la poliomielitis
En la actualidad, la OMS recomienda que en los países de IDH bajo se administre una combinación de vacuna de polio inactivada (VPI) y una vacuna atenuada oral bivalente (VPOb), que contiene los tipos 1 y 3, como parte del Programa Ampliado de Inmunización en lactantes.
En los países donde se realizan las pautas mixtas de vacunación contra la poliomielitis (con dosis de vacuna oral combinadas con dosis de polio inactivada parenteral), se utilizan vacunas pentavalentes que contienen antígeno de hepatitis B y no de poliomielitis, a diferencia de las pentavalentes comercializadas en Europa occidental. El desconocimiento de este hecho conduce con frecuencia a que haya niños que reciban dosis extras de vacuna de hepatitis B que realmente no necesitan. La administración innecesaria de dosis de vacunas a esta población es un error que debería evitarse.
Por otro lado, también hay que tener en cuenta que los niños procedentes de países donde por esquema vacunal o por edad solo hayan recibido una pauta de dos, tres o cuatro dosis de VPOb (bivalente) que es la que se utiliza desde abril de 2016 deben recibir, las dosis de VPI necesarias para completar las recomendadas en función de su edad, con el fin de garantizar la protección frente al poliovirus tipo 2. Si han recibido VPO o VPI trivalentes, o mixta con VPI y VPO, se contabilizarán las dosis de vacunas trivalentes para el total de dosis por edad recomendado, y se completará con VPI si fuera preciso. En caso de ser necesario administrar 2 dosis de VPI, el intervalo mínimo entre ellas es de 6 meses, aunque la OMS admite 4 meses de intervalo mínimo en los países en que recomienda la VPOb.
En España, desde el año 2004, se emplea únicamente la vacuna parenteral inactivada (VPI). En 2024 se ha actualizado el Plan de Acción para mantener la Erradicación de la Poliomielitis hasta 2028, la estrategia se basa en el mantenimiento de la vacunación con coberturas de vacunación sistemática de al menos del 95 % con 3 dosis, realizar una buena vigilancia epidemiológica y la coordinación de la respuesta ante la detección del virus o casos de poliomielitis y en su caso utilizar medidas de contención.
Es fundamental la identificación y captación de población no correctamente vacunada para evitar que se formen bolsas de población susceptible y la revisión y actualización del estado de vacunación de cualquier persona que vaya a viajar a países endémicos o países en los que circula el poliovirus.
En personas residentes en España no vacunadas o vacunadas con VPO bivalente (uso a partir 2016) se recomienda adecuar el calendario según lo que se especifica en nuestro manual. Si solo precisan vacunación frente a poliomielitis se puede utilizar el preparado monovalente de vacuna VPI (Imovax Polio).
Vacunación DTPa
Los preparados pentavalentes que se utilizan en muchos de los países de procedencia de los niños migrantes son DTPa-HB-Hib, mientras que en el momento actual en España se utilizan preparados hexavalentes para la primovacunación en lactantes y adecuación de los calendarios hasta los 7 años de edad, no están comercializadas las vacunas pentavalentes, y si se dispone de preparados tetravalentes (DTPa-VPI), trivalentes (DTPa) y monocomponentes frente a la hepatitis B y al Haemophilus influenzae tipo b (Hib), que se pueden utilizar cuando es preciso adecuar calendarios en situaciones especiales.
A la hora de la adaptación es preciso tener en consideración que la mayor parte de los países de procedencia de menores migrantes utilizan pautas 3+1 con vacuna pentavalente o hexavalente.
Las vacunas hexavalentes han sido autorizadas por la AEMPS para ser administradas en menores de 7 años de edad en el caso que no hayan recibido la pauta de vacunación en tiempo (2, 4, 11 meses de edad) o la tengan incompleta de acuerdo con las recomendaciones oficiales.
La DTPa-VPI lo está desde los 2 meses (Tetraxim) y 16 meses (Infanrix-IPV) hasta los 13 años, incluidos. La AEMPS ha autorizado el uso de los dos preparados disponibles de DTPa-VPI (Tetraxim, Infarnrix-IPV) tanto para primovacunación a partir de los 2 meses de edad, como para dosis de recuerdo hasta los 13 años, aunque, a partir de los 7 años es preferible la Tdpa para evitar mayor riesgo de reactogenicidad.
Vacunación frente a meningococos C o ACWY
En muchos países los calendarios sistemáticos no incluyen la vacunación frente al meningococo C y en algunos países como China, se administra una vacuna polisacarídica MenAC. A la hora de actualizar calendarios de niños procedentes de este país, se obviarán estas dosis y se reiniciará pauta vacunal con MenC o MenACWY, según proceda.
Además de la adecuación de calendario se recomienda vacunación frente a los meningococos ACWY sobre todo en viajes al África subsahariana y a La Meca.
Vacunación triple vírica (SRP)
Algunos de estos niños no habrán recibido la vacuna triple vírica (sarampión, rubeola y parotiditis) en su país, sino el preparado monocomponente frente al sarampión o el bicomponente (sarampión-rubeola), por lo que se debe adecuar la vacunación administrando dos dosis vacuna triple vírica para asegurar la protección frente a rubeola y el virus de la parotiditis. Además frecuentemente, siguiendo recomendaciones de la OMS en lugares de alta incidencia de sarampión (o con riesgo de aparición de brotes epidémicos), la pauta se inicia antes de los 12 meses de edad, por lo que, teniendo en cuenta la posible interferencia de los anticuerpos de origen materno, se recomienda no aceptar como válida las sosis administradas antes de los 11 meses y revacunar a partir del año de vida con dos dosis de triple vírica separadas, al menos, por 4 semanas.
De forma global en los últimos años se viene observando un aumento del número de casos y brotes de sarampión a nivel mundial, tendencia que se ha mantenido en 2025. La OMS ha estimado que en 2023 se produjeron más de 10 millones de casos y más de 100 000 muertes por la enfermedad, la gran mayoría en menores de 5 años.
En Europa, las cifras reflejan también un incremento inusitado de los casos de sarampión. Rumanía es el país más afectado y ha notificado 14 muertes por la enfermedad. Los menores de 5 años de edad constituyen el grupo de edad de mayor incidencia. El resto de países de la región europea de la OMS, Reino Unido y Estados Unidos también han registrado un importante aumento de casos de sarampión. Mención especial merece la situación de Marruecos, que sufre una sucesión de brotes con miles de casos y más de un centenar de muertes desde finales de 2023.
En relación con el sarampión, en España, en 2024, se notificaron 217 casos confirmados, un número muy superior a los del trienio 2021 a 2023 y en 2025, hasta el 28 de diciembre, han sido notificados 397 los casos confirmados (108 importados, 95 relacionados y 194 más de origen desconocido o en investigación). El origen de los casos importados ha sido Marruecos en un 85,3 %. Andalucía, Cataluña, País Vasco, Canarias y Melilla las comunidades más afectadas. Los casos asociados al ámbito sanitario o a viajes aéreos internacionales han jugado un papel relevante. En el documento publicado por del Ministerio de Sanidad de "evaluación rápida del riesgo" asociado al sarampión en España, publicado en marzo de 2025 se considera que el riesgo de exposición al virus es alto, el riesgo de infección para las personas susceptibles es, también alto, mientras que, para la población residente en España en su conjunto el riesgo de infección es bajo, debido a las elevadas coberturas vacunales alcanzadas. Entre las recomendaciones del Ministerio de Sanidad están el refuerzo de la vacunación, la identificación y declaración precoz de los casos sospechosos, el inicio precoz de las medidas de control e investigación microbiológica de los mismos, la búsqueda activa de personas susceptibles, la mejora de la formación de los profesionales sanitarios y la sensibilización de la población general hacia la enfermedad y su prevención.
Se recomienda:
- Aprovechar todos los contactos con el sistema sanitario (incluyendo a los servicios clínicos y centros de vacunación internacional) para indagar sobre el estado de cada persona respecto al sarampión. En todos los nacidos a partir de 1978 se debe constatar por escrito haber recibido dos dosis de vacuna triple vírica o haber padecido la enfermedad. Los nacidos anteriormente se consideran inmunes por haber padecido la enferfermedad
- Reforzar la vacunación para mantener coberturas vacunales de, al menos, el 95 % para ambas dosis de vacuna triple vírica. Identificar los colectivos con mayor riesgo de menor vacunación y de mayor reticencia a la misma, y evaluar sus razones, para diseñar intervenciones de Salud Pública específicas
- A partir de los 2 años se puede utilizar la vacuna tetravírica (SRPV)
Vacunación frente a la varicela
La varicela es una enfermedad importante en migrantes procedentes de países donde existe un alto porcentaje de adolescentes y adultos susceptibles (15-30 %) a padecerla, como consecuencia de dinámicas de transmisión variables y escasa disponibilidad de vacuna contra esta enfermedad en los países de origen. La vacuna está incluida en el calendario de vacunaciones sistemáticas de algunos países como por ejemplo EE. UU., Canadá, Uruguay, Corea del Sur, Letonia, Alemania, Grecia y Chipre.
La vacunación de rescate en personas que no hayan pasado la enfermedad y no hayan sido vacunados incluye 2 dosis, con un intervalo de 3 meses entre ambas (aunque un intervalo mínimo de 1 mes se considera válido y es el recomendado en mayores de 12 años). En los contactos de pacientes de alto riesgo y en caso de profilaxis posexposición, usar el intervalo mínimo aceptado, 1 mes. En todos los casos, intervalos superiores a los señalados son igualmente válido. A partir de los 2 años se puede utilizar la vacuna tetravírica (SRPV).
Vacunación antigripal
En relación con la vacunación antigripal hay que tener en consideración que la composición de las vacunas de la gripe suele variar de un hemisferio a otro en el mismo año, en general, se considera aconsejable completar una serie vacunal con el mismo preparado, pero cuando el contenido antigénico no es idéntico, esta regla puede no considerarse, puesto que sólo se diferencian por algunos de sus componentes no antigénicos y no serían de esperar diferencias significativas en su acción protectora.
Por otra parte, si los niños vacunados en el hemisferio sur se desplazan al norte en época epidémica, dado que no se puede asegurar una protección más allá de 6 meses se aconseja que se vacunen de nuevo incluso cuando la composición de la vacuna coincida en ambos hemisferios.
Vacunación frente a la Hepatitis A
Los niños, hijos de migrantes, que tras nacer en nuestro país visitan a sus familiares durante un tiempo y conviven con ellos en sus países de origen (conocidos como Visiting Friends and Relatives o por las siglas en inglés VFR), constituyen un grupo de especial riesgo de adquirir diferentes infecciones prevenibles con vacunas, entre ellas, hepatitis A, fiebre tifoidea, rabia, fiebre amarilla o cólera (según la zona y la estación). La mayoría de los que llegan a nuestro país desde países de bajo IDH con más de 5 años han padecido la hepatitis A de forma natural, pero los VFR nacidos en España se encuentran desprotegidos contra esta enfermedad y deberán vacunarse antes del viaje.
Se recomienda la vacunación en niños inmigrantes (VFR) que visitarán países de origen que tienen una endemicidad intermedia o alta, está indicada para todos los viajeros no inmunes que viajen a zonas endémicas, todos los destinos, a excepción de Norteamérica, Europa Occidental, Japón, Nueva Zelanda y Australia.
El CAV AEP recomienda la vacunación frente a la hepatitis A en niños migrantes en los siguientes casos:
- Viajeros a países en los que exista riesgo de infección. En especial se recomienda la vacunación de los hijos de inmigrantes nacidos en España que vayan o puedan ir a pasar temporadas con sus familias en sus países de origen, cuando en estos está extendido el virus (África, América Central y del Sur y Asia, fundamentalmente)
- La vacunación contra la hepatitis A se incluye en el calendario de vacunación de Ceuta y Melilla, dada la importante circulación del virus en África. Asimismo, se administra en Cataluña, a los 15 meses y los 6 años de edad, y se rescata a los 12 años a los no vacunados anteriormente o que les falte una dosis
Figura 12.3. Recomendaciones generales de inmunizaciones en niños migrantes, refugiados y adoptados.
4.3. Recomendaciones para optimizar la vacunación de la población migrante
Además de la protección individual es esencial mantener la protección colectiva asegurando las coberturas de vacunación recomendadas, para lo cual es necesario identificar y vacunar a todos los niños y adultos que precisen adecuación de calendario vacunal sin perder oportunidades de vacunación mediante la revisión activa de los calendarios vacunales y la recomendación clara y proactiva de la vacunación, aprovechando los contactos con el sistema sanitario.
Por otra parte, fortalecer los sistemas de salud garantizando un acceso equitativo a los servicios de vacunación e inmunización, especialmente en aquellas zonas geográficas que tengan contextos de vulnerabilidad y sean áreas con difícil acceso o con diferencias culturales es crucial. Esto incluye la formación del personal, acciones informativas dirigidas a los colectivos de migrantes y a los padres de los niños adoptados, disponibilidad de recursos que permitan salvar la barrera lingüística y contar con puntos de inmunización de fácil acceso y poca espera.
Así mismo es fundamental la vigilancia epidemiológica constante para detectar rápidamente los brotes y casos que precisan una respuesta rápida y coordinada, incluyendo el aislamiento, la vacunación en anillo o la administración de quimioprofilaxis si procede.
5. Bibliografía
- Abu-Shamsieh A, et al. Pediatric Care for Immigrant, Refugee, and Internationally Adopted Children. Pediatr Clin N Am. 2022;69:153-70.
- American Academy of Pediatrics. Medical evaluation for infectious diseases for internationally adopted, refugee and immigrant children. En: Kimberlin DW, Banerjee R, Barnett ED, Lynfield R, Sawyer MH eds. Red Book: 2024-2027. Report of the Committee on Infectious Diseases. 33st ed, Itasca, IL.: American Academy of Pediatrics; 2024. pp. 189-98.
- Bechini A, et al. Discrepancies between Vaccine Documentation and Serologic Status for Diphtheria, Tetanus, and Hepatitis B in Internationally Adopted Children. Vaccines (Basel). 2020;8:489.
- Bechini A, et al. Immunization Status against Measles, Mumps, Rubella and Varicella in a Large Population of Internationally Adopted Children Referred to Meyer Children's University Hospital from 2009 to 2018. Vaccines (Basel). 2020;8:51.
- Bica MA, et al. Vaccination policies of immigrants in the EU/EEA Member States-the measles immunization example. Eur J Public Health. 2018;28:439-44.
- Centers for Disease Control and Prevention (CDC). Yellow Book 2024. Staat MA, et al. International adoption. Updated 1 may 2023.
- Ceccarelli G, et al. Susceptibility to measles in migrant population: Implication for policy makers. J Travel Med. 2018;25(1).
- Cilleruelo MJ, et al. Internationally adopted children: What vaccines should they receive? Vaccine. 2008;26:5784-90.
- Cilleruelo MJ, et al. Vacunación en niños inmigrantes y adoptados. En: Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP). Vacunas en Pediatría. Manual de la AEP 2012, 5.ª ed. Madrid: Exlibris ediciones SL; 2012. p.233-40.
- Comunidad Autónoma de Canarias. Protocolo de actuación y coordinación para la atención sanitaria a menores inmigrantes. Actualización febrero 2025.
- Charania NA, et al. Interventions to reduce the burden of vaccine-preventable diseases among migrants and refugees worldwide: A scoping review of published literature, 2006-2018. Vaccine. 2020;38:7217-25.
- Deal A, et al. European Society of Clinical Microbiology and Infectious Diseases Study Group for Infections in Travellers and Migrants (ESGITM). Migration and outbreaks of vaccine-preventable disease in Europe: a systematic review. Lancet Infect Dis. 2021;21:e387-98.
- European Centre for Disease Prevention and Control. Public health guidance on screening and vaccination for infectious diseases in newly arrived migrants within the EU/EEA. Stockholm: ECDC; 2018.
- Faye M, et al. The oral poliovirus vaccine-a solution and a concern for eradication. Lancet Infect Dis. 2024;24:336-7.
- Ferrara P, et al. Second Generation immigrant children: health prevention for a new population in terms of vaccination coverage and health assessment. Minerva Pediatr. 2016;68:121-6.
- Fumadó V, et al. Vacunación en niño inmigrante, refugiado, adoptado y niño viajero. Pediatr Integral 2020;XXIV:479.e1-7.
- Halliday R, et al. Vaccine-preventable diseases in migrants in Europe: a systematic review. Vaccine. 2025;65:127788.
- Hernanz Lobo A, et al. International Adoption of Children with Special Needs in Spain. Children (Basel). 2023;10:690..
- Hui C, et al. Interventions to Improve Vaccination Uptake and Cost Effectiveness of Vaccination Strategies in Newly Arrived Migrants in the EU/EEA: A Systematic Review. Int J Environ Res Public Health. 2018;15:2065.
- Instituto Nacional de Estadística. Estadística Continua de Población (ECP) a 1 de octubre de 2025.
- Kroening ALH, et al. Health Considerations for Immigrant and Refugee Children. Adv Pediatr. 2019;66:87-110.
- Lens-Perol G, et al. Serological Vulnerability and Active Infection Detection Among Recently Arrived Migrants in Spain: Results from a Targeted Screening Program. Trop Med Infect Dis. 2025;10:169.
- Ludwig S, et al. Immigrant and Refugee Health: Why this Topic? Why now? Pediatr Clin N Am. 2019;66:525.
- Ministerio de Derechos Sociales y Agenda 2030. Boletín de datos estadísticos publicado en el informe de medidas de protección a la infancia y la adolescencia. Boletín número 26. Datos 2023. Informes, estudios e investigación 2024.
- Ministerio de Derechos Sociales y Agenda 2030. Estrategia Estatal de Derechos de la Infancia y de la Adolescencia (2023-2030).
- Ministerio de Sanidad. Ponencia de Programa y Registro de Vacunaciones. Calendario acelerado de vacunaciones. Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud. 12 julio 2023 (actualizado enero 2025).
- Mipatrini D, et al. Vaccinations in migrants and refugees: A challenge for European health systems. A systematic review of current scientific evidence. Pathog Glob Health. 2017;111:59-68.
- Nakken CS, et al. Vaccination status and needs of asylum-seeking children in Denmark: A retrospective data analysis. Public Health. 2018;158:110-6.
- Ravensbergen SJ, et al. ESGITM Working Group on Vaccination in Migrants. National approaches to the vaccination of recently arrived migrants in Europe: A comparative policy analysis across 32 European countries. Travel Med Infect Dis. 2019;27:33-8.
- Rojas-Venegas M, et al. Vaccination coverage among migrants: A systematic review and meta-analysis. Semergen. 2022;48:96-105.
- Schrier L, et al. Medical care for migrant children in Europe: a practical recommendation for first and follow-up appointments. Eur J Pediatr. 2019;178:1449-67.
- Schulte JM, et al. Evaluating acceptability and completeness of overseas immunization records of internationally adopted children. Pediatrics. 2002;109:E22.
- Staat MA, et al. Serologic testing to verify the immune status of internationally adopted children against vaccine preventable diseases. Vaccine. 2010;28:7947-55.
- Turner C, et al. Clinical Tools Working at Home with Immigrants and Refugees. Pediatr Clin N Am.2019;66:601-17.
6. Enlaces de interés
- Canadian Immunization Guide. Immunization of Persons new to Canada
- Centers for Disease Control and Prevention. Guidance for Evaluating and Updating Immunizations during the Domestic Medical Examination for Newly Arrived Refugees
- Centers for Disease Control and Prevention. Immunizations. Refugee Health Domestic Guidance
- Centers for Disease Control and Prevention. Immigrant and Refugee Health. Vaccination Program for U.S.-bound Refugees
- Centers for Disease Control and Prevention. Intercountry (International) Adoption Health Guidance
- Centers for Disease Control and Prevention. Yellow book. International adoption
- Centers for Disease Control and Prevention. New Vaccination Criteria for U.S. Immigration: Frequently Asked Questions (FAQs)
- Comité Asesor de Vacunas e Inmunizaciones de la AEP. Fichas técnicas de inmunizaciones
- Comité Asesor de Vacunas e Inmunizaciones de la AEP. Noticias sobre la inmigración
- Comité Asesor de Vacunas e Inmunizaciones de la AEP. Vacunación acelerada
- Gavi, the Vaccine Alliance
- Instituto Nacional de Estadística. Estadística Continua de Población (ECP) a 1 de octubre de 2025
- Ministerio del Interior de España. Anuario Estadístico del 2024 y actualizaciones (octubre 2025)
- The Australian Immunisation Handbook. Pre-vaccination. Catch-up vaccination (updated October 2025)
- The Australian Immunisation Handbook .Vaccination for migrants, refugees and people seeking asylum in Australia (updated August 2025)
- The Green Book. UK immunisation schedule
- UNHCR. Europe sea-arrivals. Spain
- WHO. Immunization dashboard. Current selection Global
- WHO. Inmunization data
7. Historial de actualizaciones
| 19 de febrero de 2018 | Actualización de todos los apartados, incluyendo los refugiados. Nuevas citas bibliográficas y enlaces de interés |
| 18 de marzo de 2021 | Actualización de todos los apartados. Nuevas citas bibliográficas y enlaces de interés |
| 1 de enero de 2022 | Nuevo enlace de interés |
| 1 de enero de 2023 | Nuevo enlace de interés |
| 25 de enero de 2023 | Cambio de nombre a Manual de Inmunizaciones |
| 29 de agosto de 2023 | Actualización de todos los apartados. Nuevas citas bibliográficas y enlaces de interés |
| 1 de enero de 2024 | Nuevo enlace de interés |
| 1 de enero de 2025 | Nuevo enlace de interés |
| 1 de abril de 2025 | Modificación enlace de interés de "Vacunación acelerada" |
| 1 de enero de 2026 | Actualización de todos los apartados. Nuevas citas bibliográficas y enlaces de interés |
-oOo-