Fiebre del Nilo Occidental: una enfermedad que viene a quedarse

Mosquito Culex Pipiens
CUADRO RESUMEN
|
Fiebre del Nilo Occidental
|
En apenas una semana, en lo que llevamos del mes de septiembre, se han notificado en Europa e Israel un total de 20 casos de fiebre del Nilo Occidental en Grecia, Hungría, Rumanía y Serbia, en este último país uno de los casos fue mortal. En lo que llevamos de año se han notificado un total de 128 casos en 7 países de la misma zona.
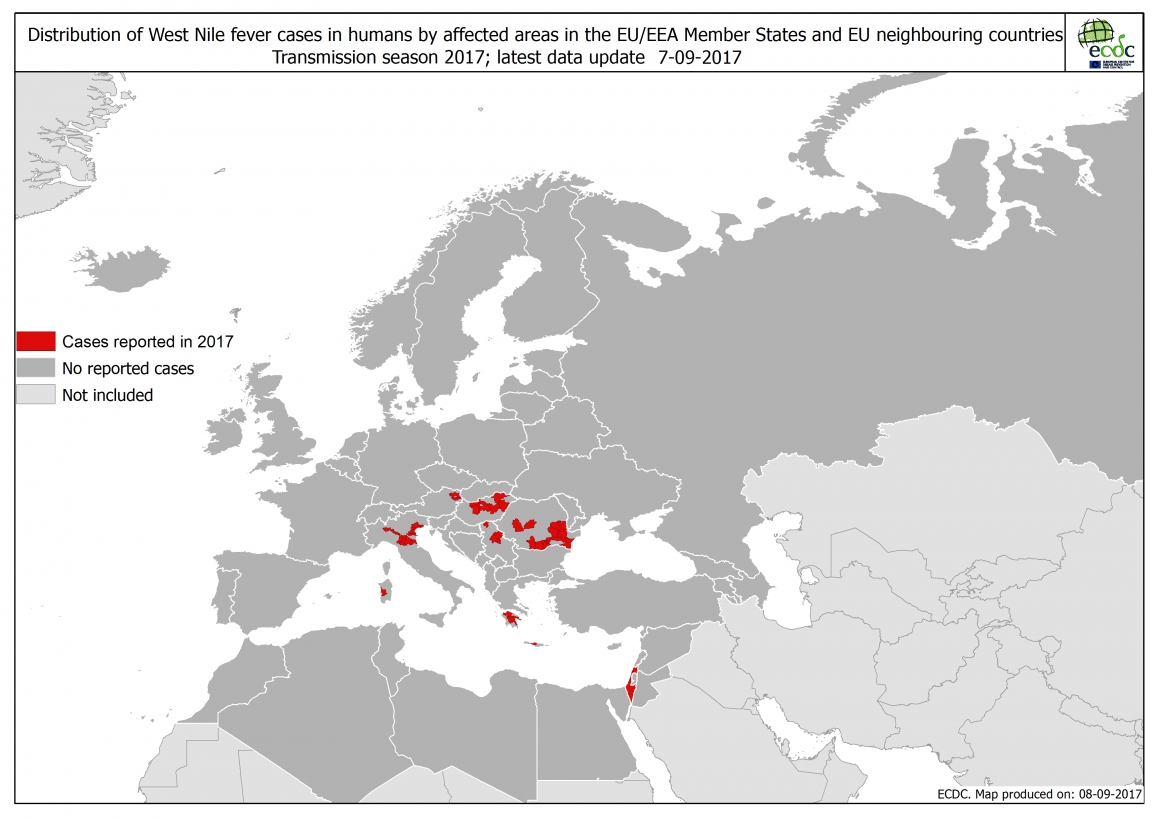
Fiebre del Nilo en humanos: casos reportados en 2017. (Fuente: ECDC)
Al tiempo hay también un aumento en la notificación de casos en los équidos, de modo que los estados miembros en Europa notificaron este año 58 casos de fiebre del Nilo: 47 en Italia, 10 en Grecia y 1 en Hungría.
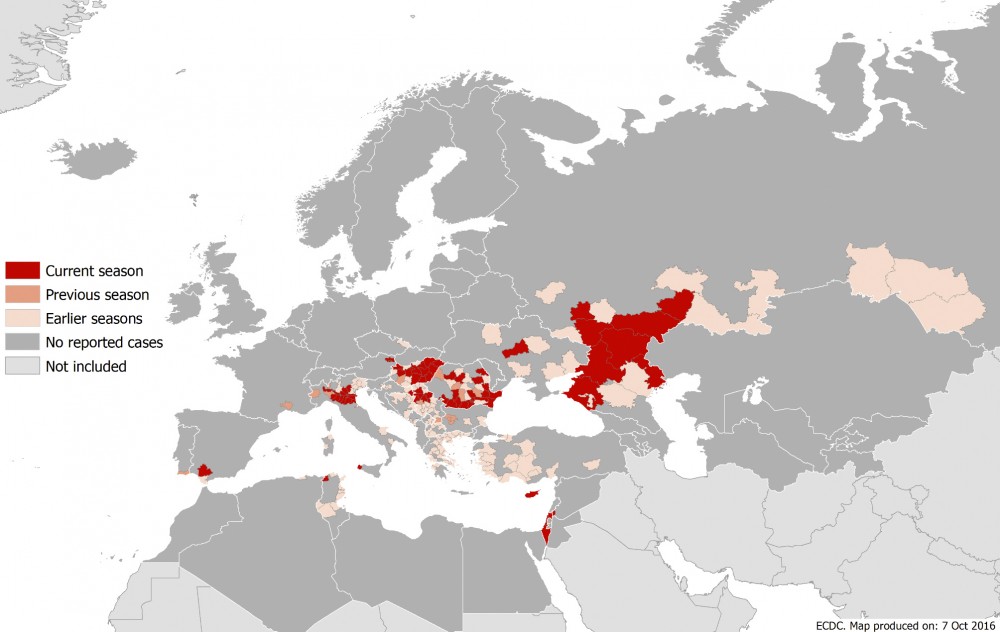
Fiebre de Nilo Occidental en équidos 2016. (Fuente: ECDC)
No es una situación nueva, pero parece tener una dimensión creciente en Europa y en otros países, sin conocer a ciencia cierta cuál puede ser el motivo y todo ello da lugar a una justificada preocupación epidemiológica y social por el tema.
Historia de la enfermedad
El virus se aisló por vez primera en África, en 1937, de una mujer del distrito del Nilo Occidental, en Uganda. En 1953 se identificó en aves (cuervos y palomas) del delta del Nilo. Antes de 1997 no se consideraba patógeno para las aves, pero en esa fecha una cepa más virulenta causó la muerte de aves de diferentes especies las cuales presentaban signos de encefalitis y parálisis. A lo largo de 50 años se han notificado casos de infección humana en muchos países del mundo.
En 1999, un virus del Nilo Occidental, que circulaba en Túnez e Israel, fue importado en Nueva York y produjo un brote epidémico amplio y espectacular que se propagó por todo el territorio continental de los Estados Unidos. La epidemia en ese país en 2012 puso de manifiesto que la importación y el establecimiento de microbios patógenos transmitidos por vectores en hábitats distintos del propio representa un grave peligro para el mundo.
En los últimos años, la enfermedad se ha extendido al resto de continentes y actualmente se presenta en forma de brotes y epidemias, sobre todo en zonas templadas de Europa y América del Norte.
Ciclo del virus
La fiebre del Nilo Occidental está causada por un flavivirus conocido como el virus del Nilo Occidental, que pertenece al complejo antigénico de la encefalitis japonesa, familia Flaviridiae, y usa los mosquitos como vehículos de transmisión. Este virus puede infectar a personas, pájaros, mosquitos, caballos y otros mamíferos, y se mantiene en la naturaleza mediante un ciclo de transmisión mosquito-ave-mosquito. Generalmente, se considera que los vectores principales son los mosquitos del género Culex, en particular Culex pipiens (mosquito común).
Las aves son los reservorios del virus. Son especialmente susceptibles los miembros de la familia de los cuervos (Corvidae), pero el virus se ha detectado en aves muertas o agonizantes de más de 250 especies.
Tanto el ser humano como el caballo son hospedadores finales, lo cual significa que se infectan, pero no propagan la infección. Hasta la fecha no se ha confirmado ningún caso de transmisión persona a persona. En los caballos, las infecciones sintomáticas también son raras y por lo común leves, pero pueden causar afectación del sistema nervioso, en particular una encefalomielitis mortal.

Fig 1. El virus del Nilo Occidental se mantiene en la naturaleza gracias a un ciclo de transmisión mosquito-ave-mosquito, mientras que los seres humanos y los équidos se consideran que son huéspedes finales del virus.
Cuadro clínico
La infección por el virus del Nilo Occidental es asintomática en aproximadamente el 80 % de las personas infectadas. En el restante 20 % puede dar lugar a un cuadro que se caracteriza por fiebre, dolores de cabeza, cansancio, dolores corporales, náuseas, vómitos y, a veces, erupción cutánea (del tronco) y agrandamiento de ganglios linfáticos.
Los síntomas de afección grave (también llamada enfermedad neuroinvasora, como la encefalitis o meningitis del Nilo Occidental o poliomielitis del Nilo Occidental) son cefalea, fiebre elevada, rigidez de nuca, estupor, desorientación, coma, temblores, convulsiones, debilidad muscular y parálisis. Se calcula que aproximadamente 1 de cada 150 personas infectadas llegan a padecer un cuadro grave. Este puede presentarse en personas de cualquier edad, si bien los mayores de 50 años y las personas inmunodeprimidas (por ejemplo, pacientes que han recibido trasplantes) tienen el mayor riesgo al respecto.
El periodo de incubación dura entre 3 y 14 días.
Diagnóstico
Esta infección puede diagnosticarse mediante distintas pruebas: la seroconversión de anticuerpos (por ELISA), la detección de anticuerpos de IgM (ELISA), pruebas de neutralización y, sobre todo, la detección del virus mediante la reacción en cadena de la polimerasa (PCR). El aislamiento del virus en cultivo celular también es posible.
Los anticuerpos de IgM pueden detectarse en casi todas las muestras de líquido cefalorraquídeo y de suero extraídas de los pacientes en el momento en que presentan síntomas y, a tener en cuenta, pueden persistir durante más de un año.
Tratamiento
No existe tratamiento específico para esta enfermedad. El tratamiento de los pacientes con afección neuroinvasora consiste en medidas de soporte, tales como hospitalización, administración de líquidos por vía intravenosa, apoyo respiratorio y prevención de infecciones secundarias.
Prevención
No se dispone de vacuna para los seres humanos, por tanto, la única manera de reducir la frecuencia de la infección es mediante la concienciación acerca de los factores de riesgo, mecanismos de transmisión y la educación de la gente con respecto a las medidas que pueden adoptar para reducir la exposición al virus.
Medidas preventivas:
- Reducción del riesgo de trasmisión de mosquitos
- Reducción del riesgo de transmisión de los animales a los seres humanos
Habida cuenta de que los brotes epizoóticos en los animales preceden a los casos en seres humanos, el establecimiento de un sistema activo de vigilancia de sanidad animal, para detectar casos nuevos en aves y caballos, resulta esencial para proporcionar la alerta temprana a las autoridades veterinarias y de salud pública. Es importante ayudar a la comunidad, notificando a las autoridades el hallazgo de aves muertas. Existen vacunas eficaces para evitar la enfermedad en los caballos.
Lo que viene
En definitiva, existe en Europa una creciente preocupación del entorno de salud pública y veterinaria respecto de esta enfermedad que, en la última década, no ha hecho sino aumentar en nuestro continente, máxime cuando se dan condiciones epizoóticas y vectoriales para que la enfermedad se quede entre nosotros.
En España, recientemente se han notificado casos en caballos de explotaciones ganaderas de Andalucía y Extremadura. Existe pues la posibilidad de aparición de la enfermedad en nuestro país por ubicación geográfica, por la notificación de casos en animales y por la existencia del vector en abundancia. Por tanto, la vigilancia epidemiológica y, sobre todo, el conocimiento de la enfermedad para ser detectada tanto en animales como en humanos de forma precoz deben ser determinantes para el control de la fiebre del Nilo Occidental en nuestro medio.







