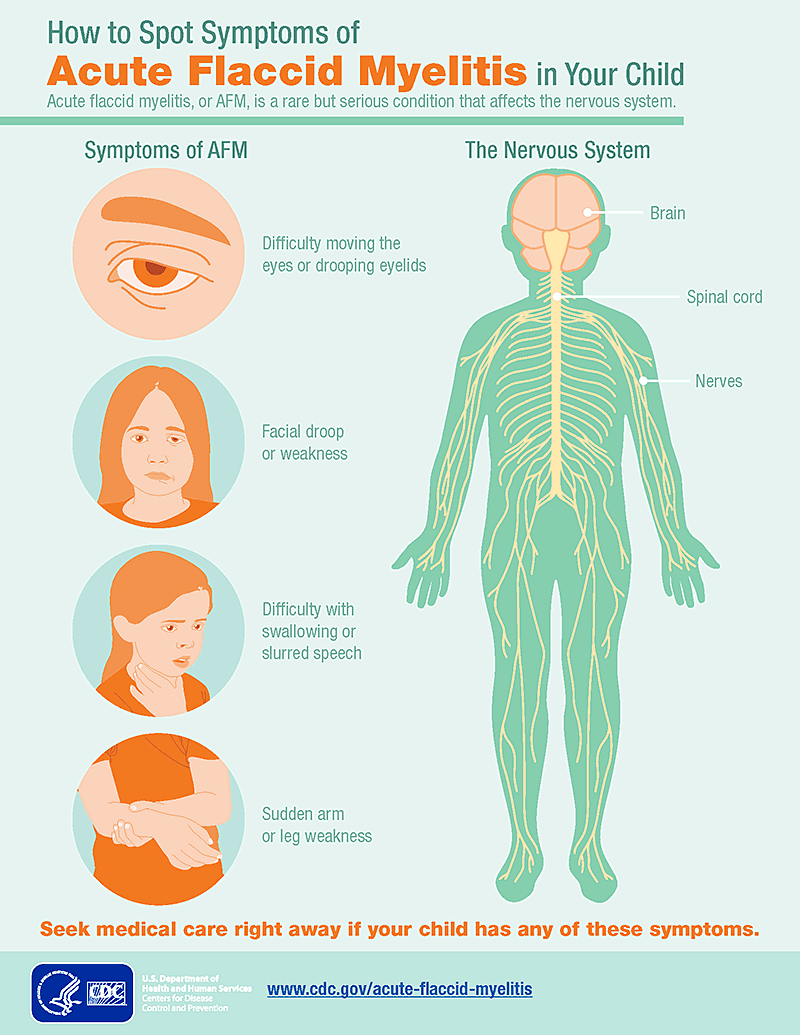
Casos de parálisis flácida aguda en EE. UU. y los antivacunas en acción
La detección de casos de parálisis (mielitis) flácida aguda (PFA) en EE. UU. desde 2014 ha servido de nueva excusa a los movimientos antivacunas para atacar a los programas de vacunación, atribuyendo la causa de esta entidad a las vacunas antipoliomielíticas inyectadas inicialmente y al conjunto de las vacunas inyectadas después.
Los lejanos antecedentes de casos de polio desencadenada por traumatismos observados en los años de elevada incidencia de la infección, antes de que la vacunación sistemática doblegara a la enfermedad, ha servido de supuesta base para sus falsas alegaciones para relacionar los casos de PFA observados en los últimos años en EE. UU. con las vacunas inyectadas.
Polio desencadenada por traumatismos
En la época prevacunal y durante los brotes de polio se entimaba que apenas un 1 % de los casos de infección presentaba manifestaciones clínicas con parálisis. En las décadas de 1940 y 1950 se constataron numerosas observaciones en relación con ciertas actuaciones sanitarias que parecían tener la capacidad de incrementar la frecuencia de aparición de las formas paralíticas de la polio (Lancet. 2014;384(9940):300-1):
- En EE. UU., Reino Unido y Canadá se encontraron suficientes indicios de que la amigdalectomía precedía a casos de polio paralítica (polio bulbar) con frecuencia. El peso de los indicios era tal que llevó a recomendar evitar la intervención durante los brotes de la enfermedad o durante los meses de verano, la estación de mayor incidencia de la enfermedad.
- En Alemania y otros países europeos se observó una mayor frecuencia de polio en la misma extremidad en la que días o semanas antes había recibido una inyección para el tratamiento de la sífilis congénita. La extensión de los programas de vacunación, con repetidas inyecciones de vacunas del tétanos, tosferina y difteria, elevó el nivel de observaciones y la preocupación por la cuestión, llevando a cambiar las prácticas de vacunación, evitándolas en los meses calurosos y durante los brotes de polio. También en EE. UU., se constataron observaciones similares y las autoridades, instituciones y medios de comunicación aceptaron y recomendaron evitar las vacunaciones inyectadas durante los brotes de polio y en el verano.
La extensión de la vacunación de la polio (en EE. UU., la vacuna Salk inactivada en 1955 y la vacuna Sabin atenuada en 1962) y la drástica reducción de la enfermedad como consecuencia de ello, alejó la preocupación de la relación entre las inyecciones y la polio de los profesionales y la sociedad, a pesar de no haber llegado a entender la naturaleza de la relación entre ambos hechos.
El interés en la polio desencadenada por traumatismos (las inyecciones) reapareció en África, cuando en la década de 1980 se propusieron y empezaron a aplicar los primeros programas de vacunación masiva. En los 90 nuevamente, esta vez en la India, se encontró una relación entre las inyecciones y la aparición de formas paralíticas de polio.
Sin embargo, el enigma del mecanismo mediante el cual ciertos traumatismos como las inyecciones (y antes la amigdalectomía) podían desencadenar una polio (en un entorno hiperendémico) no ha sido desentrañado, hasta que se han desarrollado y perfeccionado las técnicas de diagnóstico virológico. En 1998, Gromeier ofreció por primera vez una explicación plausible: en presencia de una viremia activa, la inyección intramuscular podría impulsar a los poliovirus a desplazarse a través de los nervios periféricos hasta la médula espinal (J Virol. 1998;72(6):5056-60). Resolver este viejo enigma ha ayudado a reforzar la importancia de la vacunación, con la cual la circulación del poliovirus decae drásticamente y el riesgo de polio por las inyecciones llega a ser despreciable, y a entender la dificultad de ciertas decisiones de salud pública en un contexto de gran incertidumbre, como fue el caso de las llamadas a la prudencia, hechas hace ya décadas, en el uso de las inyecciones en los brotes de polio, que realmente fueron razonables.
Los antivacunas aprovechan todos los resquicios, también los de la propia ciencia
A falta de estudios y evidencias que avalen sus alegatos, los movimientos antivacunas se aprovechan de la ciencia, reinterpretando de forma torcida, datos y estudios reales, presentándolos como si corroboraran sus prejuicios. Es lo que ha pasado con esta historia y con la propia publicación citada antes (Lancet. 2014;384(9940):300-1) que ha servido de excusa para atribuir a las vacunas la causa de los casos de PFA observados en EE. UU. recientemente.
Casos de parálisis (mielitis) flácida aguda en EE. UU.
Según datos de los CDC estadounidenses, desde agosto de 2014 al 9 de noviembre de 2018 se han registrado:
- 414 casos confirmados de mielitis flácida aguda: en 2018 han sido 90 casos en 27 estados. Tasa global: menos de 1 caso/millón de habitantes.
- La evolución de los casos (con picos de incidencia bienales, en los veranos de 2014, 2016 y 2018, ver imagen adjunta) no ha permitido hallar un patrón o identificar una tendencia.
- La mayoría de ellos afectan a niños.
- Detección negativa de poliovirus en todos los casos. No se ha identificado un único agente causante de forma constante. En 2014 coincidió con un brote de enfermedad respiratoria grave causada por enterovirus D68 (EV-D68), pero globalmente entre los casos de PFA no se identificado la presencia de EV-D68 de forma constante.
¿Qué no se sabe?
- La causa de la mayoría de los casos, ni siquiera de los de 2014 que coincidieron con el brote de enfermedad respiratoria por EV-D68.
- Los factores de riesgo para padecer esta enfermedad.
- Las consecuencias a largo plazo de la enfermedad.
La mielitis flácida aguda desde la perspectiva de los CDC
Los CDC mantienen una vigilancia muy activa de los casos de mielitis flácida aguda y promueve el estudio pormenorizado de cada caso. Las autoridades de salud pública estadounidenses se muestran preocupadas y decepcionadas por no haber podido aclarar los casos de mielitis flácida aguda vistos desde 2014.
La definición de caso, según los criterios de los CDC de 2015, ha de cumplir estas dos premisas:
- Comienzo súbito de debilidad focal de una extremidad.
- Una imagen de resonancia magnética con lesión de la médula espinal que se limita a la sustancia gris y que abarca uno o más segmentos.
Debe hacerse el diagnóstico diferencial con la mielitis transversa y el esclerosis múltiple, lo cual entraña serias dificultades en muchos casos. Entre las causas se encuentran virus y tóxicos ambientales. Entre los primeros, se incluyen: virus de la polio y enterovirus no-polio, virus del Nilo Occidental y adenovirus.
Entre las causas de la PFA se encuentran, además, otras de naturaleza no infecciosa.
No se ha encontrado ninguna relación entre la mielitis y otras formas de PFA y las vacunaciones, y dicha hipótesis, por el momento, no tiene ninguna verosimilitud.
Enterovirus y enfermedad neurológica en Europa
En Europa, las infecciones por enterovirus son comunes en la infancia, producen cuadros autolimitados (infección respiratoria, herpangina y enfermedad boca-mano-culo-pie) y son la causa más frecuente de meningitis linfocitaria (An Pediatr (Barc). 2018;89(4):249-51).
Ocasionalmente se presentan en forma de brotes y agrupación de casos con manifestaciones neurológicas graves, como el brote observado en Cataluña en 2016, con más de 100 casos de rombencefalitis causada por un EV-A71 (Clin Microbiol Infect. 2017;23(11):874-81).
En nuestro continente, los casos de PFA relacionados con EV-D68 han sido puntuales y esporádicos (España en 2016, Noruega [Euro Surveill. 2015;20(10):pii=21062] y Francia [Euro Surveill. 2014;19(44):pii=20952]), si bien se ha establecido que el EV-D68 sí puede causar PFA (Euro Surveill. 2018;23(3):pii=17-00310), complementando la tradicional relación de este agente con enfermedad respiratoria.
Las conclusiones
 Aunque sin seguridad por el momento, los enterovirus parecen la causa más probable de los casos de mielitis aguda vistos en EE. UU., y siguen sin despejarse numerosas incógnitas al respecto. Esto implica que:
Aunque sin seguridad por el momento, los enterovirus parecen la causa más probable de los casos de mielitis aguda vistos en EE. UU., y siguen sin despejarse numerosas incógnitas al respecto. Esto implica que:
- Deben mantenerse abiertas las vías de investigación de otras causas.
- Debe explorarse la viabilidad de nuevas vacunas frente a los enterovirus implicados.
- Debe evaluarse la viabilidad de un sistema de vigilancia activa de enterovirus (como en el caso de la gripe).
- Debe mantenerse una fluida comunicación e información con los profesionales.
Algunos autores han expresado críticas por la respuesta de los CDC, que estiman insuficiente (BMJ. 2018;363:k4633), a la vez que otros piden no descartar la influencia de las inyecciones en la patogenia de la enfermedad (tal vez al modo de los lejanos casos de la polio desencadenada por las mismas).
Actualmente no hay ningún indicio de que los casos de PFA que se están viendo en EE. UU. desde hace años, y esporádicamente en Europa, estén relacionados con las vacunaciones.
Es importante desentrañar los numerosos misterios que aún alberga la larga historia de las enfermedades infecciosas y la no tan larga historia de las vacunaciones. Por varias razones, entre ellas la de poder contrarrestar las falsas noticias en torno a las vacunaciones, que arteramente y aprovechando todos los medios imaginables, utilizan los movimientos antivacunas.
-oOo-
Más información:
- Otras noticias anteriores sobre la polio en esta web.
- Otras noticias anteriores sobre la reticencia vacunal en esta web.